| BỘ Y TẾ | CỘNG HÒA XÃ HỘI CHỦ NGHĨA VIỆT NAM |
| Số: 4487/QĐ-BYT | Hà Nội, ngày 18 tháng 8 năm 2016 |
BỘ TRƯỞNG BỘ Y TẾ
Căn cứ Nghị định số 63/2012/NĐ-CP ngày 31 tháng 8 năm 2012 của Chính phủ quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức Bộ Y tế;
Theo đề nghị của Cục trưởng Cục Quản lý Khám, chữa bệnh - Bộ Y tế,
QUYẾT ĐỊNH:
Điều 1. Ban hành kèm theo Quyết định này Hướng dẫn chẩn đoán và điều trị bệnh suy dinh dưỡng cấp tính ở trẻ em từ 0 đến 72 tháng tuổi.
Điều 2. Hướng dẫn chẩn đoán và điều trị bệnh suy dinh dưỡng cấp tính ở trẻ em từ 0 đến 72 tháng tuổi được ban hành kèm theo Quyết định này được áp dụng tại các cơ sở khám bệnh, chữa bệnh.
Căn cứ vào Hướng dẫn này và điều kiện cụ thể của cơ sở, giám đốc cơ sở khám bệnh, chữa bệnh xây dựng và ban hành Hướng dẫn chẩn đoán và điều trị bệnh suy dinh dưỡng cấp tính ở trẻ em từ 0 đến 72 tháng tuổi phù hợp để thực hiện tại đơn vị.
Điều 3. Quyết định này có hiệu lực kể từ ngày ký, ban hành.
Điều 4. Các ông, bà: Chánh Văn phòng Bộ, Cục trưởng Cục Quản lý Khám, chữa bệnh, Chánh Thanh tra Bộ, các Vụ trưởng, Cục trưởng của các Vụ/Cục thuộc Bộ Y tế; Giám đốc các cơ sở khám bệnh, chữa bệnh trực thuộc Bộ Y tế; Giám đốc Sở Y tế các tỉnh, thành phố trực thuộc Trung ương; Thủ trưởng y tế các Bộ, ngành; Thủ trưởng các đơn vị có liên quan chịu trách nhiệm thi hành Quyết định này./.
|
| KT. BỘ TRƯỞNG |
CHẨN ĐOÁN VÀ ĐIỀU TRỊ BỆNH SUY DINH DƯỠNG CẤP TÍNH Ở TRẺ EM TỪ 0 ĐẾN 72 THÁNG TUỔI
(Ban hành kèm theo Quyết định số 4487/QĐ-BYT ngày 18 tháng 8 năm 2016)
Bệnh suy dinh dưỡng (SDD) cấp tính là tình trạng bệnh lý mà cơ thể không nhận đủ năng lượng và đạm theo nhu cầu do cung cấp thiếu hoặc do bệnh lý, gây tình trạng trẻ bị giảm cân nhanh (gầy mòn) hoặc bị phù.
Nguy cơ tử vong của trẻ mắc bệnh suy dinh dưỡng cấp tính nặng cao gấp từ 5- 20 lần so với trẻ bình thường và có thể là nguyên nhân trực tiếp gây tử vong ở trẻ hoặc có thể đóng vai trò gián tiếp làm tăng nhanh nguy cơ tử vong ở những trẻ bị mắc các bệnh phổ biến như tiêu chảy và viêm phổi.
Hướng dẫn này áp dụng cho trẻ từ 0 tháng tuổi đến 72 tháng tuổi.
II. Tiêu chuẩn chẩn đoán bệnh suy dinh dưỡng cấp tính
Trẻ chỉ cần có 1 trong 2 điều kiện về nhân trắc là Chu vi vòng cánh tay (MUAC) hoặc Cân nặng theo chiều cao (CN/CC) thấp hơn so với ngưỡng là được chẩn đoán bệnh suy dinh dưỡng cấp tính.
1. Trẻ mắc bệnh suy dinh dưỡng cấp tính vừa có các biểu hiện sau:
- Chỉ tiêu nhân trắc
+ Chu vi vòng cánh tay: MUAC từ >115mm đến 125mm (Tiêu chuẩn chẩn đoán dựa vào MUAC chỉ áp dụng cho trẻ từ 6-59 tháng tuổi).
+ Hoặc Cân nặng theo chiều cao (chiều dài): CN/CC từ >-3SD đến -2SD
- Các triệu chứng lâm sàng thường kín đáo, dễ bỏ sót.
2. Trẻ mắc bệnh suy dinh dưỡng cấp tính nặng có các biểu hiện sau:
- Các chỉ tiêu nhân trắc
+ Chu vi vòng cánh tay: MUAC ≤ 115mm.
+ Hoặc Cân nặng theo chiều cao (chiều dài): CN/CC ≤ -3SD.
- Triệu chứng lâm sàng: tùy thuộc vào triệu chứng có thể gặp một trong các thể sau:
+ Suy dinh dưỡng thể phù (Kwashiorkor)
- Phù dinh dưỡng: Phù bắt đầu từ hai chi dưới, sau đó phù toàn thân. Phù đều hai bên, phù trắng mềm, ấn lõm. Phù dinh dưỡng được coi là tiêu chuẩn chẩn đoán bệnh SDD cấp tính có biến chứng. Cần phân biệt với phù do các nguyên nhân khác (tim, thận...).
- Chu vi vòng cánh tay và cân nặng theo chiều cao có thể bình thường.
- Hay gặp kèm theo rối loạn tiêu hóa, viêm phổi.
- Rối loạn sắc tố da: trẻ xuất hiện những nốt đỏ ở bẹn, chi, mông và xung quanh hậu môn. Các nốt này tập trung thành mảng đỏ và thâm đen sau đó bong ra để lại lớp da non dễ bị nhiễm trùng làm da trẻ loang lổ.
- Tình trạng SDD còn biểu hiện ở các mô, tổ chức khác như: loãng xương do thiếu canxi, thiếu vitamin A, gan to do thoái hóa mỡ, tim suy do thiếu đạm.
- Các triệu chứng cận lâm sàng: Huyết sắc tố giảm. Hematocrit giảm, Protein máu giảm, Pre-albumin máu giảm, Natri và Kali giảm. Đường máu giảm, Tỷ lệ Albumin/Globulin đảo ngược. Chỉ số White Head: acid amin không thiết yếu/acid amin thiết yếu tăng cao (bình thường 0,8-2).
+ Suy dinh dưỡng thể teo đét (Marasmus)
- Trẻ mất hết lớp mỡ dưới da ở mặt, mông, chi nên trẻ gày đét, mặt hốc hác, mắt trũng da khô nhăn nheo như cụ già.
- Trẻ có triệu chứng thiếu vitamin A, D, K, B1, B12... nhưng nhẹ hơn.
- Trẻ có thể mất cảm giác thèm ăn.
- Các triệu chứng cận lâm sàng: Huyết sắc tố giảm, Hematocrit giảm, Protein máu giảm, Pre-albumin máu giảm, chỉ số đường máu và điện giải đồ thay đổi.
+ Suy dinh dưỡng thể phối hợp: Trẻ có triệu chứng lâm sàng và cận lâm sàng của cả hai thể trên.
III. Hướng dẫn điều trị bệnh SDD cấp tính:
1. Phân loại điều trị bệnh SDD cấp tính
Dựa trên tình trạng lâm sàng và nhân trắc của trẻ. Bao gồm:
- Điều trị nội trú
- Điều trị ngoại trú
- Điều trị duy trì/dự phòng
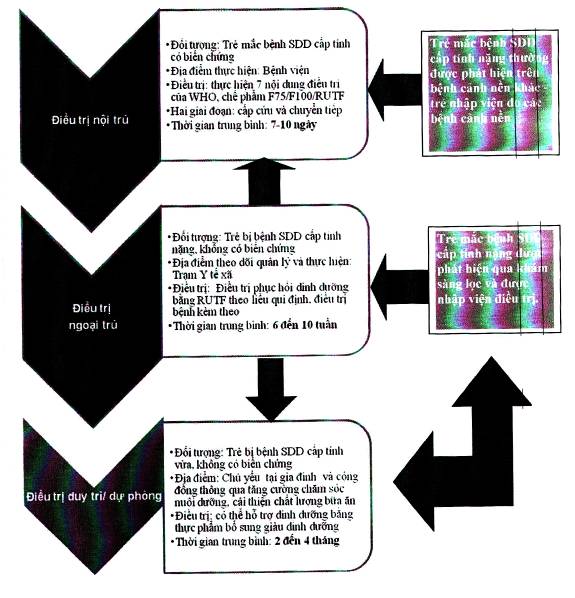
Có sự kết nối, chuyển tuyến giữa các hợp phần điều trị tùy thuộc vào sự xuất hiện của các biến chứng cũng như mức độ của bệnh SDD cấp tính (Sơ đồ 1). Theo đó, bệnh nhi SDD cấp tính có biến chứng được điều trị nội trú ở bệnh viện đến khi hết biến chứng (thường trong 1 tuần), sau đó sẽ được chuyển về y tế cơ sở để tiếp tục điều trị ngoại trú. Khi đạt tiêu chuẩn xuất khỏi điều trị ngoại trú (thường từ 6 đến 10 tuần), người bệnh sẽ được chuyển sang điều trị duy trì/dự phòng trong thời gian từ 2 đến 4 tháng (xem Sơ đồ qui trình điều trị bệnh suy dinh dưỡng cấp tính ở trẻ em tại Phụ lục 1).
Sơ đồ 1- Phân loại điều trị suy dinh dưỡng cấp tính

* Các dấu hiệu nguy hiểm của IMCI bao gồm: không thể uống/bú mẹ; nôn tất cả mọi thứ; thờ ơ/bất tỉnh; co giật; thở rít; viêm phổi với rút lõm lồng ngực; mất nước nặng; thiếu máu nặng.
** Tiêu chuẩn chẩn đoán dựa vào MUAC chỉ áp dụng cho trẻ từ 6-59 tháng tuổi.
- Hướng dẫn cách đo chu vi vòng cánh tay (MUAC) cheo Phụ lục II
- Bảng cân nặng theo chiều cao/chiều dài theo Phụ lục III
- Với trẻ dưới 6 tháng tuổi, xem Phần điều trị nội trú
2. Các xét nghiệm cận lâm sàng:
- Các xét nghiệm thường qui: Công thức máu, điện giải đồ, chức năng gan thận, Protein/Albumin/Đường máu, sắt huyết thanh, chỉ số Ferritin, canxi.
- Các xét nghiệm theo dõi và tiên lượng bệnh: Pre-albumin máu, tỷ lệ Albumin/Globulin, chỉ số White Head: acid amin không thiết yếu/acid amin thiết yếu.
- Các xét nghiệm phục vụ chẩn đoán và điều trị bệnh kèm theo thực hiện theo yêu cầu chuyên môn.
3. Điều trị:
3.1. Điều trị nội trú:
Điều trị nội trú dành cho những bệnh nhân mắc bệnh SDD cấp tính có biến chứng hoặc tiến triển xấu hay không đáp ứng với điều trị ngoại trú. Điều trị nội trú chia ra làm 2 giai đoạn:
● Giai đoạn cấp cứu cho trẻ có tình trạng cấp tính và thương tổn nặng.
● Giai đoạn chuyển tiếp trước khi chuyển bệnh nhân sang điều trị ngoại trú.
Điều trị nội trú được thực hiện ở bệnh viện.
Người chịu trách nhiệm điều trị là bác sỹ.
Sử dụng và theo dõi việc sử dụng chế phẩm dinh dưỡng điều trị cho trẻ mắc bệnh SDD là điều dưỡng viên.
3.1.1. Tiêu chuẩn tiếp nhận
| Bảng 1- Tiêu chuẩn tiếp nhận của điều trị nội trú | |
| Phân loại | Tiêu chuẩn |
| Tiếp nhận mới | ▪ SDD cấp tính nặng hoặc vừa (theo định nghĩa ở trên) VÀ ▪ kèm theo một trong những dấu hiệu sau: - Nôn. - Lơ mơ/không tỉnh táo. - Co giật. - Thở rít. - Viêm phổi rút lõm lồng ngực. - Mất nước nặng. - Thiếu máu nặng. - Không còn cảm giác thèm ăn (Kiểm tra cảm giác thèm ăn theo Phụ lục IV). - Phù dinh dưỡng. |
| Trường hợp đặc biệt | ▪ Trẻ mắc bệnh SDD cấp tính nặng dưới 6 tháng tuổi. ▪ Đủ tiêu chuẩn để điều trị ngoại trú nhưng người chăm sóc từ chối |
| Chuyển tuyến từ cơ sở điều trị ngoại trú | Tình trạng suy giảm.VD: ▪ Không còn cảm giác thèm ăn ▪ Tụt cân sau 3 lần khám liên tiếp (3 tuần liên tục) ▪ Không tăng cân trong vòng 4 tuần ▪ Không đáp ứng với điều trị ▪ Xuất hiện các biến chứng lâm sàng - Tình trạng sức khỏe xấu đi - Xuất hiện phù dinh dưỡng |
3.1.2. Các yêu cầu về tổ chức điều trị
Các yếu tố tổ chức và hoạt động đóng vai trò quan trọng trong việc quyết định kết quả điều trị trẻ suy dinh dưỡng cấp tính bao gồm:
- Môi trường bố trí phù hợp: có khu vực cách ly cho những trường hợp có nguy cơ truyền nhiễm cao; khu vực vệ sinh sạch sẽ; nhiệt độ phòng đủ ấm (28 - 32°C, không có gió lùa).
- Khu vực pha chế sữa điều trị sạch sẽ.
- Trang thiết bị đầy đủ (cân; thước đo chiều cao/chiều dài nằm; thước đo chu vi vòng cánh tay, dụng cụ pha chế sữa, pha chế ReSoMal) được bảo quản và thường xuyên kiểm tra/hiệu chỉnh.
- Đánh giá lâm sàng phải thực hiện cẩn thận, thường xuyên và nhắc lại nhằm đảm bảo tất cả các vấn đề sức khỏe được phát hiện và điều trị kịp thời.
- Duy trì việc ghi chép trẻ mắc bệnh SDD và phát hiện các yếu tố nguy cơ tử vong bao gồm:
+ Tình trạng không tỉnh táo (kiệt sức/hôn mê).
+ Co giật.
+ Nhịp tim chậm.
+ Dấu hiệu của sốc có hay không có mất nước.
+ Hạ đường huyết < 3 mmol/l
+ Hạ thân nhiệt.
3.1.3. Điều trị
* Giai đoạn cấp cứu
Các biến chứng thường gặp trong giai đoạn này là: hạ đường huyết, hạ thân nhiệt, rối loạn nước điện giải, nhiễm khuẩn, thiếu vi chất dinh dưỡng.
Mục đích của giai đoạn này là ổn định các biến chứng và bắt đầu cho sử dụng chế phẩm điều trị phù hợp.
Bao gồm các bước sau:
- Điều trị/dự phòng hạ đường huyết
- Điều trị/dự phòng hạ thân nhiệt
- Điều trị/dự phòng mất nước
- Cân bằng điện giải
- Điều trị/dự phòng nhiễm khuẩn
- Điều trị thiếu vi chất dinh dưỡng
- Bắt đầu cho sử dụng chế phẩm điều trị với liều phù hợp.
Bước 1: Điều trị/dự phòng hạ đường huyết
Xử lý hạ đường huyết nếu có. Thận trọng khi sử dụng đường tĩnh mạch.
Bước 2: Điều trị/dự phòng hạ thân nhiệt
Đảm bảo cho trẻ được ủ ấm (Mặc đủ quần áo, ủ trong chăn ấm hoặc lò sưởi, hoặc sưởi ấm bằng bế áp da trẻ với da mẹ).Tránh để ướt. Sử dụng chế phẩm dinh dưỡng điều trị ngay (xem bước 7).
Bước 3: Điều trị/dự phòng mất nước
- Tình trạng mất nước thường khó đánh giá ở trẻ mắc bệnh SDD nặng. Hạn chế bù dịch bằng đường truyền tĩnh mạch trừ khi có sốc hoặc rối loạn điện giải, hạ đường huyết mà trẻ không uống được.
- Chế phẩm ORS của WHO có nồng độ Na cao và K thấp nên không thích hợp với trẻ mắc bệnh SDD cấp tính, do vậy cần dùng chế phẩm ReSoMal.
Bảng 2. Thành phần ReSoMal (WHO 1999)
| Thành phần | Hàm lượng (mmol/l) |
| Glucose | 125 |
| Natri | 45 |
| Kali | 40 |
| Chlorid | 70 |
| Citrate | 7 |
| Magie | 3 |
| Kẽm | 0.3 |
| Đồng | 0.045 |
| Độ thẩm thấu | 300 |
- Nếu không có sẵn ReSoMal thì có thể pha theo cách sau: 2 lít nước pha cho 01 Gói ORS (loại tiêu chuẩn pha với 1 lít), thêm Sucrose: 50g, thêm 45 ml KCl 10%. (Chế phẩm này có 45 mmol Na, 40 mmol K).
- Trẻ cần được bù nước chậm bằng đường uống hoặc qua ống thông mũi dạ dày với lượng 5-10ml/kg/giờ tối đa trong 12h.
- Không sử dụng ReSoMal trong trường họp nghi ngờ mắc bệnh tả hoặc tiêu chảy nhiều nước.
- Cách cho dịch đường tĩnh mạch chống sốc ở trẻ mắc bệnh SDD cấp tính nặng:
Khi trẻ có dấu hiệu sốc, và li bì, mất ý thức hoặc không thể uống được, cho chế phẩm đường tĩnh mạch. Sử dụng một trong các chế phẩm sau (chọn theo thứ tự):
Ringer lactate cùng với glucose 5%; hoặc chế phẩm NaCl 0,9% pha loãng một nửa cùng với 1/2 glucose 5%; hoặc chế phẩm Darrow pha loãng một nửa cùng với glucose 5% hoặc Ringer lactate. Liều: 15ml/kg/h. Nếu không cải thiện: cần xem xét lại chẩn đoán vì có thể trẻ bị sốc nhiễm khuẩn hoặc bệnh lý khác kèm theo.
Bước 4: Điều chỉnh cân bằng điện giải
Chế phẩm F75, F100, RUTF đã chứa đủ K và Mg.
Nếu sử dụng các chế phẩm nuôi dưỡng khác thì cần đảm bảo bổ sung: Kali 3- 4mmol/kg/ngày, Mg: 0,4-0,6 mmol/kg/ngày.
Chế biến thức ăn không thêm muối, khi bù nước sử dụng chế phẩm bù nước có hàm lượng Na thấp (VD ReSoMal).
Bước 5: Điều trị/ dự phòng nhiễm khuẩn
Trẻ mắc bệnh SDD nặng, dấu hiệu thường gặp của nhiễm khuẩn như sốt thường khó phát hiện do đó phải mặc định tất cả trẻ mắc bệnh SDD cấp tính nặng nhập viện đều có nhiễm khuẩn và điều trị kháng sinh thích hợp.
Bước 6: Điều chỉnh thiếu hụt các vi chất dinh dưỡng
Nếu trẻ mắc bệnh SDD cấp tính nặng được điều trị bằng F75, F100, RUTF hoặc các chế phẩm dinh dưỡng điều trị tương đương theo đúng tiêu chuẩn của WHO (theo Phụ lục XI) thì các tình trạng thiếu hụt các vi chất dinh dưỡng đều được giải quyết vì vậy không cần bổ sung thêm sắt, vitamin A, kẽm, acid folic, đa vi chất...
- Vitamin A
+ Nếu trẻ mắc bệnh SDD cấp tính nặng và có các dấu hiệu tổn thương mắt do thiếu vitamin A và/hoặc gần đây mới mắc sởi (dù trẻ đang sử dụng F75, F100, RUTF): Cung cấp Vitamin A liều cao (Trẻ 0-6 tháng: 50.000 IU/lần; Trẻ 6-12 tháng: 100.000 IU/lần; Trẻ 1 đến 6 tuổi 200.000 IU/lần). Liều thứ 1 vào ngày 1, liều thứ 2 vào ngày 2, và liều thứ 3 vào ngày 15 (hoặc vào ngày xuất viện của trẻ)
+ Nếu trẻ không được sử dụng các sản phẩm F75, F100 hoặc chế phẩm dinh dưỡng điều trị theo đúng tiêu chuẩn của WHO thì bổ sung hàng ngày cho trẻ với liều 5000 IU hoặc cung cấp một liều cao vitamin A (50.000 IU; 100.000 IU hoặc 200.000 IU, tùy theo tuổi của trẻ) khi tiếp nhận.
- Kẽm
Tất cả trẻ mắc bệnh SDD cấp bị tiêu chảy cần được bổ sung kẽm ngay lập tức để giảm thời gian mắc bệnh, mức độ nặng của bệnh và nguy cơ mất nước. Nếu có sử dụng F75, F100, RUTF thì không cần bổ sung. Nếu không, cần cung cấp trong 10 đến 14 ngày:
+ Trẻ dưới 6 tháng tuổi: 10mg kẽm/ngày.
+ Trẻ trên 6 tháng tuổi: 20mg kẽm/ngày.
- Các vi chất khác: Bổ sung hàng ngày trong ít nhất 2 tuần nếu không sử dụng chế phẩm dinh dưỡng điều trị đặc hiệu
+ Acid Folic 1 mg/ngày (Riêng ngày đầu cung cấp 5mg)
+ Đa vi chất: Đồng 0,3 mg/kg/ngày; Sắt 3 mg/kg/ngày khi bắt đầu ổn định và bắt đầu tăng cân.
Bước 7: Bắt đầu sử dụng chế phẩm dinh dưỡng điều trị
Cho sử dụng chế phẩm dinh dưỡng điều trị một cách thận trọng. Bắt đầu càng sớm càng tốt. Mục tiêu của bước này là cung cấp đủ năng lượng và chất đạm để duy trì các hoạt động sinh lý cơ bản của cơ thể và ổn định biến chứng, làm giảm nguy cơ tử vong. Không quá kỳ vọng vào sự tăng cân của trẻ trong bước này. Sử dụng chế phẩm dinh dưỡng điều trị F-75 (Phụ lục V) được khuyến cáo và sử dụng theo các nguyên lý cơ bản sau:
| Bảng 3 - Nguyên tắc sử dụng chế phẩm dinh dưỡng điều trị cho trẻ mắc bệnh SDD trong giai đoạn cấp cứu |
| - Sử dụng chế phẩm dinh dưỡng điều trị có thành phần chất đạm, chất béo, đường lactose, vitamin/khoáng chất và có áp lực thẩm thấu thấp (để tránh quá tải cho đường ruột, gan và thận) - Tổng lượng sử dụng chế phẩm dinh dưỡng điều trị tăng dần để đạt được 100 kcal/kg cân nặng/ngày (= 130ml/kg cân nặng/ngày dung dịch F-75) - Khởi đầu từ nhu cầu dịch của cơ thể và tăng dần. - Cho ăn thường xuyên nhiều bữa nhỏ - Giảm bớt số lượng (100mg/kg cân nặng/ngày) nếu trẻ bị phù nặng. - Cho sử dụng chế phẩm dinh dưỡng điều trị qua đường miệng bất cứ khi nào có thể; Sử dụng chế phẩm dinh dưỡng điều trị qua ống thông đường mũi nếu cần thiết (VD: nếu trẻ bị nôn hoặc không dung nạp chế phẩm dinh dưỡng điều trị qua đường miệng; miệng bị loét và không thể nuốt được). - Cân nhắc chỉ định nuôi dưỡng tĩnh mạch (do nguy cơ quá tải lỏng/mất cân bằng điện giải). - Khuyến khích cho trẻ bú mẹ bất cứ lúc nào: cho bú trước khi sử dụng chế phẩm điều trị nhưng phải đảm bảo trẻ được cung cấp nhu cầu dinh dưỡng thông qua việc quy định số lượng chế phẩm dinh dưỡng điều trị cần sử dụng. |
Sử dụng chế phẩm dinh dưỡng điều trị 8 lần một ngày (khoảng 3h một lần) kể cả ban đêm, ưu tiên đối với những trẻ không ăn được trong nhiều ngày, trẻ bị ốm nặng hoặc nôn nhiều hay đi ngoài.
Nếu việc sử dụng chế phẩm dinh dưỡng điều trị đêm khó thực hiện, sử dụng chế phẩm điều trị 6 lần một ngày đôi khi có thể chấp nhận được.
* Giai đoạn chuyển tiếp
Mục đích của giai đoạn chuyển tiếp là để quản lý có hiệu quả việc chuyển đổi từ giai đoạn cấp cứu sang giai đoạn nuôi ăn phục hồi có tăng đậm độ dinh dưỡng. Đặc biệt lưu ý nếu thực hiện giai đoạn này quá nhanh có thể dẫn đến tiêu chảy và hội chứng nuôi ăn lại (Refeeding - Hội chứng không hay gặp và có thể bao gồm rối loạn nhịp tim; suy tim; suy hô hấp; suy thận cấp; thậm chí tử vong đột ngột).
Trẻ sẵn sàng chuyển từ giai đoạn cấp cứu sang giai đoạn chuyển tiếp khi:
| Bảng 4 - Tiêu chuẩn để chuyển trẻ mắc bệnh SDD cấp sang giai đoạn chuyển tiếp |
| - Có cảm giác thèm ăn trở lại: sử dụng hết lượng F-75 một cách dễ dàng - Cải thiện tình trạng lâm sàng: không có các vấn đề lâm sàng nghiêm trọng như nôn, tiêu chảy, mất nước, ăn qua sonde mũi dạ dày, suy hô hấp hay bất cứ các biến chứng cần truyền dịch nào. - Giảm phù: trong phù suy dinh dưỡng, xác định bằng khám lâm sàng và giảm cân nặng |
Điều trị trong giai đoạn chuyển tiếp tùy thuộc mức độ đáp ứng của trẻ. Thường kéo dài từ 2-3 ngày nhưng cũng có thể lâu hơn nếu trẻ không khỏe, chế phẩm dinh dưỡng điều trị trong giai đoạn này là RUFT (Phụ lục VI) hay F-100 (Phụ lục VII). Tăng dần mỗi 10% thể tích/ 2 ngày cho đến khi trẻ không thể sử dụng thêm, cố gắng đạt 100-135 kcal/kg/ngày. Cần cho trẻ bú mẹ trước khi sử dụng chế phẩm dinh dưỡng điều trị.
- Nếu sử dụng chế phẩm dinh dưỡng điều trị RUFT trong giai đoạn chuyển tiếp (tiếp theo chế phẩm F-75 ở giai đoạn cấp cứu): có hai cách chuyển đổi từ F-75 sang RUTF như sau
Cách 1: Bắt đầu sử dụng chế phẩm dinh dưỡng điều trị bằng cách sử dụng chế phẩm RUTF với liều lượng quy định trong giai đoạn chuyển tiếp (100- 135kcal/kg cân nặng/ngày).Trẻ được uống nước tùy thích. Nếu trẻ không sử dụng hết số lượng chế phẩm RUTF thì bù phần còn lại bằng chế phẩm F-75. Tăng lượng chế phẩm RUTF sau 2-3 ngày cho đến khi trẻ sử dụng hết khẩu phần chế phẩm RUTF yêu cầu (150-220 kcal/kg cân nặng/ngày, trung bình 170kcal/kg cân nặng/ngày). Không sử dụng RUTF cho trẻ dưới 6 tháng tuổi.
Hoặc Cách 2: Cho trẻ sử dụng chế phẩm RUTF với liều lượng quy định trong giai đoạn chuyển tiếp. Trẻ uống nước theo nhu cầu. Nếu trẻ không sử dụng ít nhất một nửa liều của chế phẩm RUTF theo yêu cầu trong 12 giờ đầu thì dừng sử dụng RUTF và sử dụng chế phẩm F-75 trở lại. Cố gắng thử lại sau 1-2 ngày tiếp theo cho đến khi trẻ sử dụng hết liều của chế phẩm RUTF.
- Nếu sử dụng chế phẩm F-100 (hoặc tương đương) trong giai đoạn chuyển tiếp:
+ Khi trẻ sẵn sàng chuyển sang giai đoạn chuyển tiếp, thay thế chế phẩm F-75 bằng một lượng tương đương chế phẩm F-100 trong tối thiểu 2 ngày. Nếu vẫn tiếp tục tiến triển tốt, tăng dần số lượng F-100 đến mức tối đa (150-220 kcal/kg cân nặng/ngày, trung bình 170kcal/kg cân nặng/ngày)
+ Khi trẻ tăng cân nhanh với chế phẩm F-100, chuyển sang dùng chế phẩm RUTF và quan sát xem trẻ có thể sử dụng hết số lượng yêu cầu không trước khi chuyển sang giai đoạn điều trị ngoại trú.
- Với những trẻ được chuyển từ điều trị ngoại trú sang điều trị nội trú do không tăng cân hoặc giảm cân, không phải do có các biến chứng y tế nặng: những trẻ này có thể điều trị ngay lập tức với chế phẩm RUTF nếu còn cảm giác thèm ăn. Nếu không, trẻ phải bắt đầu giai đoạn điều trị cấp cứu với chế phẩm F-75.
- Trẻ không cần kỳ vọng tăng đến cân nặng đích (CN/CC = -2SD) khi còn điều trị nội trú. Việc phục hồi dinh dưỡng và tình trạng lâm sàng có thể tiếp tục thực hiện trong điều trị ngoại trú. Để đảm bảo thành công, trước khi chuyển trẻ sang điều trị ngoại trú trẻ cần được theo dõi sử dụng chế phẩm dinh dưỡng điều trị ít nhất 24 giờ để đảm bảo trẻ không bị các biến chứng.
- Các vấn đề gặp phải trong giai đoạn chuyển tiếp:
+ Nếu trẻ xuất hiện các dấu hiệu nguy hiểm (Bảng 1), quay lại điều trị như giai đoạn cấp cứu, sử dụng chế phẩm F-75 và tiến hành chăm sóc y tế cần thiết.
+ Nếu trẻ không thể ăn chế phẩm RUTF trong 4-5 ngày thì cần chuyển sang sử dụng chế phẩm F100 nhưng vẫn tiếp tục cho trẻ sử dụng chế phẩm RUTF. Nếu không có sẵn RUTF hoặc trẻ không thích ăn RUTF cũng có thể sử dụng chế phẩm F100 để thay thế vì chúng có giá trị dinh dưỡng tương đương.
Với trẻ dưới 6 tháng tuổi bị bệnh SDD cấp tính
- Tất cả trẻ dưới 6 tháng bị bệnh SDD cấp tính cần được nhập viện và điều trị nội trú
- Bà mẹ hoặc người phụ nữ chăm sóc trẻ nên được khuyến khích nuôi con bằng sữa mẹ. Nếu đứa trẻ không được cho bú, hỗ trợ cần làm là giúp bà mẹ hoặc người phụ nữ chăm sóc trẻ tái tiết sữa. Nếu điều này không thể thực hiện được, khuyến khích việc cho trẻ bú nhờ các bà mẹ khác.
- Trẻ dưới 6 tháng tuổi cũng cần được cung cấp thực phẩm bổ sung:
o Trẻ dưới 6 tháng tuổi không phù có thể được điều trị với các dạng thực phẩm sau (theo thứ tự ưu tiên, sử dụng 1 thực phẩm hoặc kết hợp thực phẩm đó với bú mẹ): sữa mẹ vắt ra; sữa công thức cho trẻ sơ sinh; dung dịch F-75 hoặc F-100 pha loãng (Phụ lục VII). Trẻ dưới 6 tháng tuổi không nên cho sử dụng dung dịch F-100 chưa pha loãng bất cứ thời điểm nào (do tăng áp lực lọc thận và nguy cơ tăng natri máu gây mất nước).
o Trẻ dưới 6 tháng tuổi có phù nên được điều trị bằng sữa công thức cho trẻ sơ sinh hoặc dung dịch F-75 (cho sử dụng kèm bú mẹ).
3.1.4. Tiêu chuẩn xuất/chuyển tuyến
| Bảng 5 -Tiêu chuẩn xuất /chuyển tuyến của điều trị nội trú | ||
| Phân loại | Tiêu chuẩn | Hướng xử trí |
| Ổn định biến chứng | ▪ Tình trạng lâm sàng ổn định: Tỉnh táo; không có dấu hiệu nguy hiểm như: Hạ đường huyết, hạ thân nhiệt, rối loạn nước điện giải, nhiễm khuẩn, thiếu vi chất dinh dưỡng; không có các vấn đề sức khỏe nghiêm trọng cần điều trị nội trú/thăm dò VÀ ▪ Hết phù. | Chuyển sang điều trị ngoại trú hoặc chuyển tuyến dưới. |
| Không đáp ứng với điều trị | ▪ Không cải thiện về cảm giác thèm ăn hoặc tình trạng phù sau 4 ngày điều trị. ▪ Phù vẫn còn hoặc không chuyển được sang giai đoạn 2 sau 10 ngày điều trị. ▪ Không tăng được trên 5g/kg/ngày trong giai đoạn chuyển tiếp. | Chuyển tuyến trên (nếu có) hoặc điều trị chuyên khoa |
3.2. Điều trị ngoại trú:
Điều trị ngoại trú cung cấp điều trị và phục hồi tại hộ gia đình cho trẻ em bị bệnh SDD cấp tính nặng nhưng chưa có các biến chứng. Điều trị ngoại trú cần được tiến hành mỗi tuần.
Điều trị ngoại trú được thực hiện chủ yếu tại tuyến y tế cơ sở. Tùy từng trường hợp cụ thể việc điều trị ngoại trú có thể được thực hiện tại một cơ sở khám bệnh, chữa bệnh khác phù hợp với tình trạng của trẻ mắc bệnh SDD.
Người chịu trách nhiệm điều trị là bác sỹ, y sĩ.
3.2.1. Tiêu chuẩn tiếp nhận
| Bảng 6- Tiêu chuẩn tiếp nhận điều trị ngoại trú trẻ mắc bệnh SDD cấp | |
| Phân loại | Tiêu chuẩn |
| Tiếp nhận mới | ▪ Chu vi vòng cánh tay MUAC < 115mm * HOẶC chỉ số CN/CC < -3SD VÀ ▪ Trẻ tỉnh táo và tình trạng lâm sàng tốt (không có dấu hiệu nguy hiểm của IMCI) ▪ Còn cảm giác thèm ăn ▪ Không phù |
| Các tiếp nhận khác | ▪ Trường hợp đặc biệt, ví dụ: sinh đôi** ▪ Người chăm sóc từ chối đến điều trị nội trú mặc dù đã được khuyên |
| Chuyển từ cơ sở điều trị nội trú SDD cấp tính | ▪ Trẻ mắc bệnh SDD cấp tính nặng và vừa có biến chứng đã được điều trị cấp cứu ổn định biến chứng ở cơ sở điều trị nội trú. |
| Chuyển từ cơ sở điều trị ngoại trú SDD cấp tính | ▪ Trẻ mắc bệnh SDD được chuyển đến từ điều trị ngoại trú ở địa điểm khác nhưng chưa kết thúc đợt điều trị. |
| * Tiêu chuẩn chu vi vòng cánh tay chỉ áp dụng cho trẻ 6-59 tháng tuổi. ** Nếu có 1 trong 2 trẻ sinh đôi mắc bệnh SDD nặng thì chỉ có trẻ mắc bệnh SDD được đăng ký và tiếp nhận điều trị ngoại trú. Trẻ không bị SDD trong 2 trẻ sinh đôi cũng được nhận một khẩu phần RUTF nhưng không nhận thuốc điều trị. Khẩu phần gấp đôi cần được ghi lại trên phiếu điều trị ngoại trú của trẻ bị SDD. | |
3.2. Điều trị
- Các thuốc khác được cấp thêm tùy thuộc vào tình trạng bệnh lý kèm theo của trẻ, theo hướng dẫn chẩn đoán và điều trị khác.
- Sử dụng thuốc bao gồm kháng sinh cho trẻ được tiếp nhận điều trị ngoại trú (Phụ lục VIII).
- Sử dụng chế phẩm RUTF với liều lượng 170 kcal/kg cân nặng/ngày để phục hồi dinh dưỡng.
+ Xác định đủ lượng chế phẩm RUTF cho người chăm sóc trẻ. Lượng chế phẩm RUTF được tính dựa vào cân nặng của trẻ và thời gian sử dụng cho tới đợt sử dụng kế tiếp (Phụ lục IX).
+ Tư vấn cho người chăm sóc về điều trị dinh dưỡng sử dụng chế phẩm RUFT trong điều trị SDD cấp tính nặng (Phụ lục X).
- Nếu trẻ được chuyển đến từ các cơ sở điều trị nội trú, đánh giá tình trạng sức khỏe, hồ sơ sức khỏe và những thuốc đã sử dụng để có hướng điều trị phù hợp.
- Hướng dẫn và tư vấn cho những người trực tiếp chăm sóc trẻ về việc quản lý thuốc, tầm quan trọng của việc tuân thủ phác đồ điều trị, chế độ dinh dưỡng và chăm sóc tại nhà. Những người mắc bệnh truyền nhiễm không được chăm sóc trẻ.
- Theo dõi: Cán bộ y tế tại cơ sở khám bệnh, chữa bệnh cần thu thập và ghi nhận những thông tin sau đây vào sổ và phiếu theo dõi điều trị ngoại trú cho mỗi lần khám:
+ Cân nặng và MUAC cần được kiểm tra mỗi lần đến khám
+ Chiều cao/chiều dài cần được đo khi tiếp nhận; do hàng tháng; khi kết thúc điều trị ngoại trú (VD: khi CN/CC đạt mức yêu cầu)
+ Hỏi bệnh sử (để phát hiện các bệnh khác so với lần khám trước)
+ Khám lâm sàng
+ Kiểm tra cảm giác thèm ăn bằng RUTF.
+ Xác định lượng chế phẩm RUFT phù hợp và ghi lại vào phiếu sử dụng chế phẩm dinh dưỡng điều trị. Tăng cường tư vấn, giáo dục dinh dưỡng.
+ Yêu cầu người chăm sóc trẻ tuân thủ điều trị.
- Trẻ mắc bệnh SDD cần được chú ý đặc biệt nếu có một trong các dấu hiệu/biểu hiện sau:
+ Trẻ sụt cân trong 2 lần khám liên tiếp (2 tuần liên tục).
+ Cân nặng và tình trạng sức khỏe không cải thiện trong 3 tuần (cân nặng giữ nguyên hoặc tăng ít).
+ Trẻ không tuân thủ điều trị.
+ Trẻ được chuyển về từ điều trị nội trú.
Trẻ cần được thăm khám hoặc đến thăm tại hộ gia đình để tìm hiểu nguyên nhân nhằm có hướng điều trị phù hợp.
3.2.3. Tiêu chuẩn xuất/ chuyển tuyến
| Bảng 7- Tiêu chuẩn xuất/ chuyển tuyến của điều trị ngoại trú | ||
| Phân loại | Tiêu chuẩn | Hướng xử trí |
| Khỏi | ▪ CN/CC ≥ -2SD HOẶC MUAC ≥ 125 mm trong 2 lần khám liên tục. VÀ ▪ Tình trạng lâm sàng được cải thiện và không phù dinh dưỡng. | Chuyển sang điều trị duy trì/dự phòng |
| Chuyển tuyến | Tình trạng xấu đi và cần được chăm sóc điều trị nội trú nếu: ▪ Không có cảm giác thèm ăn. ▪ Tình trạng sức khỏe xấu đi. ▪ Xuất hiện phù 2 bên. ▪ Sụt cân sau 3 lần khám liên tiếp (3 tuần liên tục). ▪ Không tăng cân trong vòng 4 tuần liên tục. ▪ Cân nặng đích* không đạt được sau 3 tháng điều trị (không đáp ứng). | Chuyển điều trị nội trú. |
* Cân nặng đích là mức cân nặng ở ngưỡng CN/CC = -2SD
3.3. Điều trị duy trì/dự phòng:
Điều trị duy trì/dự phòng được áp dụng đối với trẻ mắc bệnh SDD cấp tính vừa, không có biến chứng hoặc trẻ mắc bệnh SDD cấp tính nặng sau khi đủ tiêu chuẩn xuất khỏi điều trị ngoại trú cần tiếp tục chăm sóc. Bổ sung năng lượng và các chất dinh dưỡng có thể thiếu trong khẩu phần của trẻ bằng cách hướng dẫn cho trẻ sử dụng chế phẩm dinh dưỡng bổ sung ăn liền (RUSF) hoặc thực phẩm giàu dinh dưỡng tại nhà, trong thời gian từ 2 đến 4 tháng để có thể hồi phục trẻ mắc bệnh SDD đến mức cân nặng và sức khỏe đủ tiêu chuẩn xuất khỏi điều trị duy trì/dự phòng.
Điều trị duy trì/dự phòng được chủ yếu được thực hiện tại tuyến y tế cơ sở. Người chịu trách nhiệm điều trị là bác sỹ, y sĩ.
3.3.1. Tiêu chuẩn tiếp nhận
| Bảng 8 - Tiêu chuẩn tiếp nhận của điều trị duy trì/ dự phòng |
| ▪ Chu vi vòng cánh tay (MUAC) từ 115 đến 125mm* HOẶC ▪ Chỉ số CN/CC ≥ -3 SD và <-2SD ▪ Tình trạng lâm sàng tốt (Không có dấu hiệu nguy hiểm của IMCI, tỉnh táo, có cảm giác thèm ăn). Các trường hợp chuyển tuyến: ▪ Tất cả trẻ mắc bệnh SDD cấp tính sau điều trị ngoại trú đều yêu cầu phải được tiếp tục theo dõi và chăm sóc dinh dưỡng trong điều trị duy trì/dự phòng. ▪ Từ điều trị duy trì/dự phòng khác |
* Tiêu chuẩn chu vi vòng cánh tay chỉ áp dụng cho trẻ 6-59 tháng tuổi.
3.3.2. Điều trị
Việc tiếp nhận điều trị cũng là một cơ hội để trẻ có thể tiếp cận các chăm sóc y tế thông thường khác như tiêm chủng, uống vitamin A, tẩy giun.
Bao gồm:
- Kiểm tra cân nặng hàng tháng
- Kiểm tra chiều dài/chiều cao 3 tháng một lần
- Tuân thủ theo hướng dẫn về cung cấp chế phẩm dinh dưỡng điều trị.
- Tư vấn sức khỏe và dinh dưỡng cho người chăm sóc, đặc biệt là về thực hành nuôi dưỡng trẻ sơ sinh và trẻ nhỏ, phòng và điều trị các bệnh thường mắc (tiêu chảy, viêm đường hô hấp cấp), dinh dưỡng khi trẻ bệnh.
- Hẹn khám lại hàng tháng để nhận chế phẩm dinh dưỡng điều trị và tư vấn dinh dưỡng
- Tiếp tục sử dụng chế phẩm dinh dưỡng điều trị cho đến khi chỉ tiêu cân nặng/chiều cao của trẻ vượt qua mức -2SD và kéo dài thêm 2 tháng nữa để duy trì mức độ đó.
3.2.3. Tiêu chuẩn chuyển tuyến/kết thúc điều trị
| Bảng 9 - Tiêu chuẩn chuyển tuyến/kết thúc điều trị | ||
| Phân loại | Tiêu chuẩn | Hướng xử trí |
| Khỏi | ▪ MUAC ≥ 125 mm HOẶC CN/CC ≥ -2 SD trong 2 lần khám liên tiếp Nếu trẻ được chuyển tới từ cơ sở điều trị nội trú hoặc ngoại trú, trẻ cần phải được điều trị duy trì tối thiểu 4 tháng. | Kết thúc điều trị |
| Không đáp ứng | ▪ MUAC <115 mm HOẶC CN/CC < -3SD (VD: tiến triển xấu thành SDD nặng nhưng chưa có biến chứng) ▪ Giảm cân trong 2 lần khám liên tiếp ▪ Không đáp ứng: không đạt tiêu chuẩn sau 4 tháng Tất cả những trường hợp này, việc đánh giá tại cơ sở điều trị ngoại trú nên bao gồm khám lâm sàng để xác định nguyên nhân của tình trạng suy giảm. | Chuyển điều trị ngoại trú |
Tăng cường giáo dục truyền thông để cải thiện các thực hành chăm sóc dinh dưỡng cho bà mẹ và trẻ em bao gồm:
- Tư vấn và chăm sóc dinh dưỡng cho phụ nữ mang thai và bà mẹ đang cho con bú.
- Thực hành cho bú mẹ theo khuyến nghị: bú sớm trong 1 giờ đầu, bú hoàn toàn trong 6 tháng đầu, bú mẹ theo nhu cầu.
- Thực hành cho trẻ ăn bổ sung theo khuyến nghị, bắt đầu từ tròn 6 tháng tuổi và tiếp tục cho trẻ bú mẹ đến 2 tuổi hoặc hơn.
- Chăm sóc dinh dưỡng cho trẻ mắc bệnh và chậm tăng trưởng.
- Bổ sung đủ sắt/acid folic và phòng chống thiếu máu cho phụ nữ và trẻ em.
- Phòng chống thiếu vitamin A ở phụ nữ và trẻ em.
- Sử dụng muối/gia vị có i-ốt cho tất cả các thành viên của gia đình.
- Tiêm chủng đầy đủ theo lịch
SƠ ĐỒ QUI TRÌNH ĐIỀU TRỊ BỆNH SDD CẤP TÍNH Ở TRẺ EM TỪ 0-72 THÁNG TUỔI
(Ban hành kèm theo Quyết định số …….. /QĐ-BYT ngày tháng năm )
HƯỚNG DẪN CÁCH ĐO CHU VI VÒNG CÁNH TAY (MUAC)
(Ban hành kèm theo Quyết định số …….. /QĐ-BYT ngày tháng năm )

BẢNG CÂN NẶNG THEO CHIỀU CAO/CHIỀU DÀI
(Ban hành kèm theo Quyết định số …….. /QĐ-BYT ngày tháng năm )
| SDD cấp tính vừa: | CN/CC (hoặc CN/chiều dài) | từ -3SD đến <-2SD |
| SDD cấp tính nặng: | CN/CC (hoặc CN/chiều dài) | <-3SD |
| Cân nặng đích: | CN/CC (hoặc CN/chiều dài) | = - 2SD |
| Cân nặng trẻ trai (kg) | Chiều dài | Cân nặng trẻ gái (kg) | ||||
| -3SD | -2SD | Trung vị | Cm | Trung vị | -2SD | -3SD |
| 2,4 | 2,6 | 3,1 | 49 | 3,2 | 2,6 | 2,4 |
| 2,6 | 2,8 | 3,3 | 50 | 3,4 | 2,8 | 2,6 |
| 2,7 | 3,0 | 3,5 | 51 | 3,6 | 3,0 | 2,8 |
| 2,9 | 3,2 | 3,8 | 52 | 3,8 | 3,2 | 2,9 |
| 3,1 | 3,4 | 4,0 | 53 | 4,0 | 3,4 | 3,1 |
| 3,3 | 3,6 | 4,3 | 54 | 4,3 | 3,6 | , 3,3 |
| 3,6 | 3,8 | 4,5 | 55 | 4,5 | 3,8 | 3,5 |
| 3,8 | 4,1 | 4,8 | 56 | 4,8 | 4,0 | 3,7 |
| 4,0 | 4,3 | 5,1 | 57 | 5,1 | 4,3 | 3,9 |
| 4,3 | 4,6 | 5,4 | 58 | 5,4 | 4,5 | 4,1 |
| 4,5 | 4,8 | 5,7 | 59 | 5,6 | 4,7 | 4,3 |
| 4,7 | 5,1 | 6,0 | 60 | 5,9 | 4,9 | 4,5 |
| 4,9 | 5,3 | 6,3 | 61 | 6,1 | 5,1 | 4,7 |
| 5,1 | 5,6 | 6,5 | 62 | 6,4 | 5,3 | 4,9 |
| 5,3 | 5,8 | 6,8 | 63 | 6,6 | 5,5 | 5,1 |
| 5,5 | 6,0 | 7,0 | 64 | 6,9 | 5,7 | 5,3 |
| 5,7 | 6,2 | 7,3 | 65 | 7,1 | 5,9 | 5,5 |
| 5,9 | 6,4 | 7,5 | 66 | 7,3 | 6,1 | 5,6 |
| 6,1 | 6,6 | 7,7 | 67 | 7,5 | 6,3 | 5,8 |
| 6,3 | 6,8 | 8,0 | 68 | 7,7 | 6,5 | 6,0 |
| 6,5 | 7,0 | 8,2 | 69 | 8,0 | 6,7 | 6,1 |
| 6,6 | 7,2 | 8,4 | 70 | 8,2 | 6,9 | 6,3 |
| 6,8 | 7,4 | 8,6 | 71 | 8,4 | 7,0 | 6,5 |
| 7,0 | 7,6 | 8,9 | 72 | 8,6 | 7,2 | 6,6 |
| 7,2 | 7,7 | 9,1 | 73 | 8,8 | 7,4 | 6,8 |
| 7,3 | 7,9 | 9,3 | 74 | 9,0 | 7,5 | 6,9 |
| 7,5 | 8,1 | 9,5 | 75 | 9,1 | 7,7 | 7,1 |
| 7,6 | 8,3 | 9,7 | 76 | 9,3 | 7,8 | 7,2 |
| 7,8 | 8,4 | 9,9 | 77 | 9,5 | 8,0 | 7,4 |
| 7,9 | 8,6 | 10,1 | 78 | 9,7 | 8,2 | 7,5 |
| 8,1 | 8,7 | 10,3 | 79 | 9,9 | 8,3 | 7,7 |
| 8,2 | 8,9 | 10,4 | 80 | 10,1 | 8,5 | 7,8 |
| 8,4 | 9,1 | 10,6 | 81 | 10,3 | 8,7 | 8,0 |
| 8,5 | 9,2 | 10,8 | 82 | 10,5 | 8,8 | 8,1 |
| 8,7 | 9,4 | 11,0 | 83 | 10,7 | 9,0 | 8,3 |
| 8,9 | 9,6 | 11,3 | 84 | 11,0 | 9,2 | 8,5 |
| 9,1 | 9,8 | 11,5 | 85 | 11,2 | 9,4 | 8,7 |
| 9,3 | 10,0 | 11,7 | 86 | 11,5 | 9,7 | 8,9 |
| 9,6 | 10,4 | 12,2 | 87 | 11,9 | 10,0 | 9,2 |
| 9,8 | 10,6 | 12,4 | 88 | 12,1 | 10,2 | 9,4 |
| 10,0 | 10,8 | 12,6 | 89 | 12,4 | 10,4 | 9,6 |
| 10,2 | 11,0 | 12,9 | 90 | 12,6 | 10,6 | 9,8 |
| 10,4 | 11,2 | 13,1 | 91 | 12,9 | 10,9 | 10,0 |
| 10,6 | 11,4 | 13,4 | 92 | 13,1 | 11,1 | 10,2 |
| 10,8 | 11,6 | 13,6 | 93 | 13,4 | 11,3 | 10,4 |
| 11,0 | 11,8 | 13,8 | 94 | 13,6 | 11,5 | 10,6 |
| 11,1 | 12,0 | 14,1 | 95 | 13,9 | 11,7 | 10,8 |
| 11,3 | 12,2 | 14,3 | 96 | 14,1 | 11,9 | 10,9 |
| 11,5 | 12,4 | 14,6 | 97 | 14,4 | 12,1 | 11,1 |
| 11,7 | 12,6 | 14,8 | 98 | 14,7 | 12,3 | 11,3 |
| 11,9 | 12,9 | 15,1 | 99 | 14,9 | 12,5 | 11,5 |
| 12,1 | 13,1 | 15,4 | 100 | 15,2 | 12,8 | 11,7 |
| 12,3 | 13,3 | 15,6 | 101 | 15,5 | 13,0 | 12,0 |
| 12,5 | 13,6 | 15,9 | 102 | 15,8 | 13,3 | 12,2 |
| 12,8 | 13,8 | 16,2 | 103 | 16,1 | 13,5 | 12,4 |
| 13,0 | 14,0 | 16,5 | 104 | 16,4 | 13,8 | 12,6 |
| 13,2 | 14,3 | 16,8 | 105 | 16,8 | 14,0 | 12,9 |
| 13,4 | 14,5 | 17,2 | 106 | 17,1 | 14,3 | 13,1 |
| 13,7 | 14,8 | 17,5 | 107 | 17,5 | 14,6 | 13,4 |
| 13,9 | 15,1 | 17,8 | 108 | 17,8 | 14,9 | 13,7 |
| 14,1 | 15,3 | 18,2 | 109 | 18,2 | 15,2 | 13,9 |
| 14,4 | 15,6 | 18,5 | 110 | 18,6 | 15,5 | 14,2 |
| 14,6 | 15,9 | 18,9 | 111 | 19,0 | 15,8 | 14,5 |
| 14,9 | 16,2 | 19,2 | 112 | 19,4 | 16,2 | 14,8 |
KIỂM TRA CẢM GIÁC THÈM ĂN
(Ban hành kèm theo Quyết định số …….. /QĐ-BYT ngày tháng năm )
Cảm giác thèm ăn là triệu chứng quan trọng nhất để quyết định xem trẻ được nhận vào Điều trị nội trú hay ngoại trú. Cảm giác thèm ăn được khám bằng cách cho trẻ ăn RUTF hoặc các chế phẩm dinh dưỡng tương đương được sử dụng để phục hồi dinh dưỡng cho trẻ.
| Các bước thực hiện kiểm tra cảm giác thèm ăn: |
| 1. Cảm giác thèm ăn cần được thực hiện ở một nơi riêng biệt và yên tĩnh. 2. Giải thích với mẹ/người chăm sóc trẻ về mục đích của việc kiểm tra và các tiến hành 3. Mẹ/người chăm sóc rửa tay sạch. 4. Mẹ/người chăm sóc ngồi thoải mái, đặt trẻ ngồi trên đùi và cho trẻ sử dụng RUTF từ túi hoặc dùng tay đút cho trẻ. 5. Mẹ/người chăm sóc cần cho trẻ ăn RUTF một cách từ tốn, liên tục khuyến khích trẻ. Nếu trẻ không chịu sử dụng RUTF, mẹ/người chăm sóc cần kiên nhẫn thuyết phục trẻ và dành nhiều thời gian hơn. Thông thường việc kiểm tra chiếm ít thời gian nhưng cũng có thể kéo dài đến 1h đồng hồ. Không được ép trẻ sử dụng RUTF. Cần cho trẻ uống nhiều nước khi trẻ sử dụng RUTF. |
Kết quả của kiểm tra cảm giác thèm ăn:
- Có cảm giác thèm ăn: Một đứa trẻ ăn được ít nhất bằng số lượng RUTF ở cột mức vừa/tốt ghi trong Bảng dưới đây được cho là có/còn cảm giác thèm ăn.
- Không có cảm giác thèm ăn: Một đứa trẻ không ăn hết số lượng RUTF ít nhất ở mức trung bình ghi trong Bảng dưới đây cần phải được chuyển đến cơ sở điều trị nội trú.
Bảng số lượng RUTF tối thiểu trẻ cần sử dụng để qua được kiểm tra cảm giác thèm ăn
| Trọng lượng cơ thể | Túi RUTF |
| Dưới 4kg | 1/8 đến 1/4 |
| 4 - 6,9 | 1/4 đến 1/3 |
| 7 - 9,9 | 1/3 đến 1/2 |
| 10 - 14,9 | 1/2 đến 3/4 |
| 15 - 29 | 3/4 đến 1 |
| Trên 30 | > 1 |
Lưu ý: Nếu người chăm sóc hoặc cán bộ y tế cho rằng trẻ không chịu sử dụng RUTF vì trẻ không thích vị của thực phẩm này hoặc sợ hãi, khi đó cũng cần phải chuyển trẻ vào cơ sở nội trú trong 1 thời gian ngắn. Trong trường họp đó, khi bắt đầu cho sử dụng F75, cố gắng thực hiện kiểm tra cảm giác thèm ăn trong điều kiện tốt hơn. Nếu thấy rằng trẻ thực sự có thể sử dụng được RUTF đủ để qua được việc kiểm tra này thì cần chuyển ngay trẻ đến cơ sở ngoại trú.
Bảng tính liều sử dụng chế phẩm F-75 trong giai đoạn cấp cứu điều trị nội trú
(Ban hành kèm theo Quyết định số …….. /QĐ-BYT ngày tháng năm )
| Cân nặng (kg) | 12 lần/ngày | 8 lần/ngày | 6 lần /ngày | 5 lần/ngày |
| Số ml cho mỗi lần sử dụng* | Số ml cho mỗi lần sử dụng | Số ml cho mỗi lần sử dụng | Số ml cho mỗi lần sử dụng | |
| 2,0 đến <2,2 kg | 25 ml 1 lần | 40 ml 1 lần | 50 ml 1 lần | 65 ml 1 lần |
| 2,2 -< 2,5 | 30 | 45 | 60 | 70 |
| 2,5 -< 2,8 | 33 | 50 | 65 | 75 |
| 2,8 -< 3,0 | 35 | 55 | 70 | 80 |
| 3,0 -< 3,5 | 38 | 60 | 75 | 85 |
| 3,5 -< 4,0 | 40 | 65 | 80 | 95 |
| 4,0 -< 4,5 | 43 | 70 | 85 | 110 |
| 4,5 -< 5,0 | 48 | 80 | 95 | 120 |
| 5,0 -< 5,5 | 55 | 90 | 110 | 130 |
| 5,5 -< 6,0 | 60 | 100 | 120 | 150 |
| 6,0 -< 7,0 | 70 | 110 | 140 | 175 |
| 7,0 -< 8,0 | 80 | 125 | 160 | 200 |
| 8,0 -< 9,0 | 90 | 140 | 180 | 225 |
| 9,0 -< 10,0 | 95 | 155 | 190 | 250 |
| 10,0 -< 11,0 | 100 | 170 | 200 | 275 |
| 11,0 -< 12,0 | 115 | 190 | 230 | 275 |
| 12,0 -< 13,0 | 125 | 205 | 250 | 300 |
| 13,0 -< 14,0 | 138 | 230 | 275 | 350 |
| 14,0 -< 15,0 | 145 | 250 | 290 | 375 |
| 15,0 -< 20,0 | 150 | 260 | 300 | 400 |
| 20,0 -< 25,0 | 160 | 290 | 320 | 450 |
| 25,0 -< 30,0 | 175 | 300 | 350 | 450 |
| 30,0 -< 40,0 | 185 | 320 | 370 | 500 |
* Mặc định cho hầu hết các trẻ là 8 lần/ngày. Những trẻ rất yếu có thể sử dụng thường xuyên hơn, 2 giờ một lần lúc đầu tiếp nhận.
** Trong một số hoàn cảnh (VD. Không có nhân viên trực đêm) cho sử dụng 8 lần/ngày (3 giờ/lần) có thể không thực hiện được: trong trường hợp này thay thế bằng một lựa chọn tối ưu nhất - mặc dù vậy mục đích vẫn là cung cấp cho trẻ những trẻ yếu nhiều bữa nhất
BẢNG TÍNH LIỀU SỬ DỤNG CHẾ PHẨM RUTF TRONG GIAI ĐOẠN CHUYỂN TIẾP ĐIỀU TRỊ NỘI TRÚ TRONG 24H
(Ban hành kèm theo Quyết định số …….. /QĐ-BYT ngày tháng năm )
| Cân nặng | Trọng lượng (g) | Túi | Tổng số Kcal |
| 3,0 đến <3,5 | 90 | 1,00 | 500 |
| 3,5 -< 4,0 | 100 | 1,00 | 550 |
| 4,0 -< 5,0 | 110 | 1,25 | 600 |
| 5,0 -< 6,0 | 130 | 1,50 | 700 |
| 6,0 -< 7,0 | 150 | 1,75 | 800 |
| 7,0 -< 8,0 | 180 | 2,00 | 1000 |
| 8,0 -< 9,0 | 200 | 2,00 | 1100 |
| 9,0 -< 10,0 | 220 | 2,50 | 1200 |
| 10,0 -< 12,0 | 250 | 3,00 | 1350 |
| 12,0 -< 15,0 | 300 | 3,50 | 1600 |
| 15,0 -< 25,0 | 370 | 4,00 | 2000 |
| 25,0 -< 40,0 | 450 | 5,00 | 2500 |
BẢNG TÍNH LIỀU SỬ DỤNG F-100 TRONG GIAI ĐOẠN CHUYỂN TIẾP ĐIỀU TRỊ NỘI TRÚ
(Ban hành kèm theo Quyết định số …….. /QĐ-BYT ngày tháng năm )
| Cân nặng (kg) | 8 lần 1 ngày | 6 lần 1 ngày | 5 lần 1 ngày |
| Dưới 3kg | Không cho sử dụng F100 nguyên mà phải pha loãng | ||
| 3,0 đến <3,5 kg | 60 ml 1 lần | 75 ml 1 lần | 85 ml 1 lần |
| 3,5 -< 4,0 | 65 | 80 | 95 |
| 4,0 -< 4,5 | 70 | 85 | 110 |
| 4,5 -< 5,0 | 80 | 95 | 120 |
| 5,0 -< 5,5 | 90 | 110 | 130 |
| 5,5 -< 6,0 | 100 | 120 | 150 |
| 6,0 -< 7,0 | 110 | 140 | 175 |
| 7,0 -< 8,0 | 125 | 160 | 200 |
| 8,0 -< 9,0 | 140 | 180 | 225 |
| 9,0 -< 10,0 | 155 | 190 | 250 |
| 10,0 -< 11,0 | 170 | 200 | 275 |
| 11,0 -< 12,0 | 190 | 230 | 275 |
| 12,0 -< 13,0 | 205 | 250 | 300 |
| 13,0 -< 14,0 | 230 | 275 | 350 |
| 14,0 -< 15,0 | 250 | 290 | 375 |
| 15,0 -< 20,0 | 260 | 300 | 400 |
| 20,0 -< 25,0 | 290 | 320 | 450 |
| 25,0 -< 30,0 | 300 | 350 | 450 |
| 30,0 -< 40,0 | 320 | 370 | 500 |
Bảng tính trên là lượng chế phẩm F100 (nguyên) cần cho trẻ mắc bệnh SDD sử dụng trong giai đoạn chuyển tiếp nếu trẻ mắc bệnh SDD không sử dụng chế phẩm RUTF. Thường cho sử dụng khoảng 6 lần 1 ngày và không ăn vào ban đêm.
F100 pha loãng dùng cho trẻ dưới 3kg hoặc trẻ dưới 6 tháng tuổi: Lấy 100ml F100 đã pha, cộng thêm 35ml nước để được 135ml F100 pha loãng.
CÁC THUỐC SỬ DỤNG TRONG ĐIỀU TRỊ NGOẠI TRÚ TRẺ MẮC BỆNH SDD CẤP TÍNH NẶNG
(Ban hành kèm theo Quyết định số …….. /QĐ-BYT ngày tháng năm )
| Tên thuốc | Khi nào | Đối tượng | Kê đơn | Liều lượng |
| AMOXICILLIN | Khi tiếp nhận | Tất cả trẻ bệnh | Theo hướng dẫn sử dụng thuốc | 2 lần 1 ngày trong 7 ngày |
| THUỐC SỐT RÉT | Khi tiếp nhận ở vùng có sốt rét lưu hành | Theo Hướng dẫn chẩn đoán, Điều trị và dự phòng bệnh sốt rét (Bộ Y tế) | Theo hướng dẫn sử dụng thuốc | Liều đơn khi nhập viện |
| MEBENDAZOLE* * | Lần khám 2 | <12 tháng | KHÔNG SỬ DỤNG | Không |
| 12-23 tháng | 250 mg | Liều đơn ở lần khám 2 | ||
| >24 tháng | 500 mg | |||
| TIÊM PHÒNG SỞI | Vào tuần thứ 4 | từ 9 tháng | Tiêu chuẩn | Một lần |
| ** MEBENDAZOLE: hoặc các thuốc tẩy giun khác theo hướng dẫn, như ALBENDAZOLE: 12-23 tháng 200mg, ≥24 tháng 400mg; cả hai loại đều có thể kê đơn lại sau 3 tháng nếu các triệu chứng của tái nhiễm xuất hiện. Trẻ 12-23 tháng chỉ dùng thuốc tẩy giun khi có chỉ định của bác sĩ. | ||||
BẢNG TÍNH LIỀU SỬ DỤNG RUTF - ĐIỀU TRỊ NGOẠI TRÚ
(Ban hành kèm theo Quyết định số …….. /QĐ-BYT ngày tháng năm )
RUTF 92g/túi có chứa 500 kcal
(trung bình 170 kcal/kg/ngày)
| Cân nặng (kg) | RUTF (gram) | RUTF (Túi) | ||
| Gram/1 ngày | Gram/1 tuần | Túi/1 ngày | Túi/1 tuần | |
| 3,0 đến < 3,5 | 105 | 750 | 1,25 | 8 |
| 3,5 -< 5,0 | 130 | 900 | 1,5 | 10 |
| 5,0 -< 7,0 | 200 | 1400 | 2 | 15 |
| 7,0 -< 10,0 | 260 | 1800 | 3 | 20 |
| 10,0 -< 15,0 | 400 | 2800 | 4 | 30 |
| 15,0 -< 20,0 | 450 | 3200 | 5 | 35 |
| 20,0 -< 30,0 | 500 | 3500 | 6 | 40 |
| 30,0 -< 40,0 | 650 | 4500 | 7 | 50 |
CÁC THÔNG ĐIỆP CHO NGƯỜI CHĂM SÓC
(Ban hành kèm theo Quyết định số …….. /QĐ-BYT ngày tháng năm )
▪ RUTF là chế phẩm dinh dưỡng Điều trị chỉ dành cho trẻ em gầy yếu. Không được chia sẻ cho những người khác.
▪ Trẻ ốm thường không thích ăn. Cho trẻ sử dụng chế phẩm RUTF từng bữa nhỏ và khuyến khích trẻ ăn thường xuyên. Trẻ của anh/chị cần được ăn….. túi 1 ngày.
▪ RUTF là chế phẩm dinh dưỡng điều trị duy nhất mà trẻ ốm/gầy yếu cần để hồi phục trong thời gian trẻ được chăm sóc ngoại trú. Chỉ cho trẻ sử dụng chế phẩm RUTF và bú mẹ.
▪ Đối với những trẻ nhỏ, tiếp tục cho trẻ bú thường xuyên.
▪ Luôn luôn cho trẻ uống nhiều nước chín hoặc sữa mẹ khi trẻ sử dụng chế phẩm RUTF.
▪ Rửa tay cho trẻ bàng xà phòng trước khi ăn.
▪ Giữ thức ăn sạch và đậy kín.
▪ Trẻ ốm dễ bị lạnh. Luôn luôn giữ trẻ được che phủ và ấm
▪ Khi trẻ bị tiêu chảy, không bao giờ dừng việc cho ăn. Tiếp tục cho trẻ bú. Cho trẻ ăn thêm và uống thêm nước sạch
o Rửa tay sạch trước khi ăn (cả trẻ và người chăm sóc).
o Sử dụng thường xuyên với một lượng nhỏ RUTF, uống thêm nước để đảm bảo đủ nước.
o Cần sử dụng hết liều lượng của chế phẩm RUTF quy định hàng ngày trước khi ăn các thực phẩm khác
o Tiếp tục cho bú nếu trẻ còn bú mẹ (sử dụng chế phẩm RUTF sau khi bú mẹ để đảm bảo kích thích tiết sữa)
o Nhấn mạnh vai trò của chế phẩm RUTF là vô cùng quan trọng để trẻ hồi phục và không được chia sẻ với các trẻ khác hoặc thành viên trong gia đình.
o Chú ý không trộn chế phẩm RUTF với bất cứ loại dung dịch nào vì điều này có thể làm lây nhiễm vi khuẩn và gây bệnh cho trẻ.
Lưu ý:
Cần luôn luôn yêu cầu người chăm sóc nhắc lại để đảm bảo thông điệp được hiểu đúng. Các thông điệp chính cần được bổ sung với các chi tiết và các thông điệp khác nếu có thời gian.
Khi trẻ gần ở lần cuối của đợt điều trị ngoại trú, những thực phẩm khác (thực phẩm bổ sung, thực phẩm địa phương) cần bắt đầu được cho trẻ ăn thêm cùng với RUTF.
CÁC CHẾ PHẨM DINH DƯỠNG ĐIỀU TRỊ CHO TRẺ MẮC BỆNH SDD CẤP TÍNH
(Ban hành kèm theo Quyết định số …….. /QĐ-BYT ngày tháng năm )
Cho trẻ sử dụng chế phẩm dinh dưỡng Điều trị là một trong những nội dung quan trọng trong quản lý và điều trị bệnh SDD cấp tính nặng. Tuy nhiên, trẻ suy dinh dưỡng có những đặc điểm đặc thù về tình trạng sinh lý. Trẻ có thể giảm chức năng miễn dịch, tiếp tục suy dinh dưỡng nặng hoặc thậm chí tử vong nếu được cho ăn những thực phẩm không phù hợp. Do đó, trẻ cần được điều trị bằng những chế phẩm được thiết kế đặc biệt theo từng giai đoạn điều trị, đồng thời chế độ sử dụng các chế phẩm điều trị phải rất thận trọng và được giám sát kỹ để đảm bảo liều lượng, cách thức cho sử dụng theo chỉ dẫn.
1. Chế phẩm dinh dưỡng điều trị trong bệnh viện
Tổ chức Y tế thế giới WHO đã khuyến cáo 2 chế phẩm dinh dưỡng điều trị là F-75 và F-100 trong điều trị trẻ mắc bệnh SDD cấp tính nặng1. Trong đó F-75 được sử dụng trong giai đoạn điều trị cấp cứu và F-100 được sử dụng trong giai đoạn điều trị phục hồi.
Yêu cầu về F-75
F-75 là chế phẩm dinh dưỡng điều trị trong giai đoạn cấp cứu (starter formula)2. F-75 được thiết kế đặc biệt để đáp ứng nhu cầu của trẻ mà không làm cơ thể quá tải trong giai đoạn đầu của quá trình điều trị. F-75 có chứa 75 kcal và 0,9g protein/100ml dịch. Với hàm lượng protein và natri thấp và chứa hàm lượng carbohydrate cao, công thức dễ dàng được trẻ tiếp nhận và cung cấp được phần lớn lượng glucose cần thiết cho trẻ. Sử dụng F-75 có thể ngăn chặn được nguy cơ tử vong ở trẻ mắc bệnh SDD nặng.
Thành phần của chế phẩm điều trị F-75 (100ml)
| Thành phần | Số lượng |
| Năng lượng Protein Lactose Kali Natri Magie Kẽm Đồng % năng lượng từ: Protein Chất béo Nồng độ thẩm thấu | 75 kcal (315 kJ) 0,9g 1,3g 3,6mmol 0,6mmol 0,43mmol 2,0mg 0,25mg
5% 32% 333mOsmol/l |
Yêu cầu về F-100
Sau giai đoạn điều trị cấp cứu, trẻ bắt đầu cảm thấy đói và có biểu hiện thèm ăn trở lại. Yêu cầu của chế phẩm dinh dưỡng điều trị trong giai đoạn này là có thể giúp trẻ tái xây dựng lại các mô đã bị mất đi, giúp trẻ bắt kịp tốc độ tăng trưởng. F-100 được thiết kế để trẻ có thể bắt kịp tốc độ tăng trưởng (catch-up formula), cho phép tái xây dựng những mô đã bị mất đi. F-100 chứa năng lượng và hàm lượng protein cao hơn: 100 kcal và 2,9g protein trong 100 ml dịch.
Thành phần dinh dưỡng của chế phẩm điều trị F-100
| Thành phần | Số lượng |
| Năng lượng Protein Lactose Kali Natri Magie Kẽm Đồng % năng lượng từ: Protein Chất béo Nồng độ thẩm thấu | 100 kcal (420 kJ) 2,9 g 4,2g 5,9mmol 1,9mmol 0,73mmol 2,3mg 0,25mg
12% 53% 419mOsmol/l |
2. Chế phẩm dinh dưỡng điều trị tại cộng đồng
Tổ chức Y tế thế giới WHO đã khuyến cáo sử dụng Chế phẩm điều trị ăn liền (RUTF) trong điều trị trẻ mắc bệnh SDD cấp tính nặng trong giai đoạn phục hồi, đặc biệt là tại cộng đồng3
Yêu cầu đối với chế phẩm dinh dưỡng điều trị cho trẻ mắc bệnh SDD cấp tính nặng trên cộng đồng:
Trẻ mắc bệnh SDD nặng cần được sử dụng những chế phẩm phù hợp với khẩu vị trẻ, với năng lượng và protein cao và đủ hàm lượng vitamin, khoáng chất để giúp trẻ có thể tái xây dựng lại các mô đã bị mất đi và tiếp tục bắt kịp tốc độ tăng trưởng trong giai đoạn điều trị phục hồi. Ngoài ra, chế phẩm dinh dưỡng điều trị trên cộng đồng cần đảm bảo tiêu chí an toàn vệ sinh thực phẩm, dễ dàng trong việc kê liều lượng sử dụng, giảm thiểu việc giám sát.
RUTF là chế phẩm điều trị ăn liền có đậm độ năng lượng và protein cao, được bổ sung vitamin, khoáng chất, đặc biệt được thiết kế cho Trẻ mắc bệnh SDD nặng cấp, được phát triển từ năm 1998. Chế phẩm có giá trị dinh dưỡng tương đương với công thức F- 100.
| Giá trị dinh dưỡng trong 100g RUTF | |||
| Độ ẩm | ≤2,5% | Vitamin A | 0.8-1,1 mg |
| Năng lượng | 520-550 Kcal | Vitamin D | 15-20 µg |
| Proteins | 10%-12%NL | Vitamin E | ≥ 20 mg |
| Chất béo | 45%-60% NL | Vitamin K | 15-30 µg |
| Natri | ≤290 mg | Vitamin B1 | ≥ 0,5 mg |
| Kali | ≤290 mg/100 | Vitamin B2 | ≥ 1.6 mg |
| Canxi | 300-600 mg | Vitamin C | ≥ 50 mg |
| Phốt pho | 300-600 mg | Vitamin B6 | ≥ 0.6 mg |
| Magiê | 80-140 mg | Vitamin B12 | ≥ 1.6 µg |
| Sắt | 10-14 mg | Axit folic | ≥ 200 µg |
| Kẽm | 11-14 mg | Niacin | ≥ 5 mg |
| Đồng | 1.4-1.8 mg | Axit Pantothenic | ≥ 3 mg |
| Selen | 20-40 µg | Biotin | ≥ 60 µg |
| I ốt | 70-140 µg | Omega 6 Omega 3 | 3%-10% NL 0,3%-2,5% NL |
(Lưu ý: RUTF có chứa sắt mặc dù F-100 thì không chứa; Ít nhất một nửa lượng protein trong thực phẩm nên có nguồn gốc từ sản phẩm sữa; NL: Năng lượng)
Chế phẩm dinh dưỡng điều trị RUTF được phát triển ở dạng sệt hoặc dạng bánh ép có đậm độ năng lượng cao, và gần như không chứa nước. Điều này đồng nghĩa với việc vi khuẩn rất khó để phát triển bên trong sản phẩm. Vì vậy, chế phẩm này có thể được sử dụng một cách an toàn tại nhà mà không cần bảo quản tủ lạnh và thậm chí có thể sử dụng ở những vùng mà điều kiện vệ sinh chưa tốt. Ngoài ra, RUTF được sử dụng mà không cần chuẩn bị nấu nướng, do đó không phá hủy các vitamin, khoáng chất trong quá trình chế biến cũng như giảm thiểu được thời gian chuẩn bị và cũng đặc biệt phù hợp trong những điều kiện mà phương tiện chế biến và nhiên liệu bị hạn chế.
MỘT SỐ KHÁI NIỆM VÀ TỪ VIẾT TẮT
| CN/CC | Chỉ số cân nặng theo chiều cao (hoặc chiều dài) |
| F75 | Chế phẩm dinh dưỡng điều trị cung cấp 75Kcal/100ml |
| F100 | Chế phẩm dinh dưỡng điều trị cung cấp 100Kcal/100ml |
| IMCI | Intergrated Management of Childhood Illness - Hoạt động lồng ghép chăm sóc trẻ bệnh |
| MUAC | Middle Upper Arm Circumference - Chu vi vòng cánh tay |
| SDD | Suy dinh dưỡng |
| ReSoMal | Dung dịch bù nước và điện giải dành cho trẻ mắc bệnh SDD cấp tính |
| RUTF | Ready-to-use Therapeutic Food - Chế phẩm dinh dưỡng điều trị ăn liền dành cho đối tượng mắc bệnh SDD nặng |
| RUSF | Ready-to-use Supplementary Food - Chế phẩm dinh dưỡng bổ sung ăn liền dành cho đối tượng mắc bệnh SDD vừa |
1 WHO, 1999. Management of Severe Malnutrition: A Manual for Physicians and Other Senior Health Workers, Geneva, 1999
2 WHO, Principles of Care, 2002. Training course on the management of severe malnutrition-Principles of Care, 2002
3 WHO, WFP, SCN and UNICEF, 2007.Community-based management of severe acute malnutrition: A Joint Statement by the World Health Organization, the World Food Programme, the United Nations Standing Committee on Nutrition and the United Nations Children's Fund. Geneva, 2007
- 1 Công văn 230/BYT-BM-TE năm 2020 về thực hiện Chương trình Chăm sóc dinh dưỡng 1.000 ngày đầu đời nhằm phòng chống suy dinh dưỡng bà mẹ, trẻ em, nâng cao tầm vóc người Việt Nam do Bộ Y tế ban hành
- 2 Quyết định 4984/QĐ-BYT năm 2016 về tài liệu chuyên môn Hướng dẫn chẩn đoán và điều trị bệnh Hemophilia sửa đổi, bổ sung do Bộ trưởng Bộ Y tế
- 3 Quyết định 439/QĐ-BYT năm 2016 Hướng dẫn chẩn đoán và điều trị bệnh do vi rút Zika do Bộ trưởng Bộ Y tế ban hành
- 4 Quyết định 3931/QĐ-BYT năm 2015 tài liệu chuyên môn "Hướng dẫn chẩn đoán và điều trị bệnh về thận - tiết niệu" do Bộ trưởng Bộ Y tế ban hành
- 5 Quyết định 2866/QĐ-BYT năm 2015 về tài liệu chuyên môn Hướng dẫn chẩn đoán và điều trị bệnh phổi tắc nghẽn mạn tính do Bộ trưởng Bộ Y tế ban hành
- 6 Quyết định 3879/QĐ-BYT năm 2014 về tài liệu chuyên môn "Hướng dẫn chẩn đoán và điều trị bệnh nội tiết - chuyển hóa" do Bộ trưởng Bộ Y tế ban hành
- 7 Quyết định 1962/QĐ-BYT năm 2013 về phê duyệt Kế hoạch hành động quốc gia về dinh dưỡng đến năm 2015 do Bộ trưởng Bộ Y tế ban hành
- 8 Nghị định 63/2012/NĐ-CP quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của Bộ Y tế
- 1 Quyết định 1962/QĐ-BYT năm 2013 về phê duyệt Kế hoạch hành động quốc gia về dinh dưỡng đến năm 2015 do Bộ trưởng Bộ Y tế ban hành
- 2 Quyết định 3879/QĐ-BYT năm 2014 về tài liệu chuyên môn "Hướng dẫn chẩn đoán và điều trị bệnh nội tiết - chuyển hóa" do Bộ trưởng Bộ Y tế ban hành
- 3 Quyết định 2866/QĐ-BYT năm 2015 về tài liệu chuyên môn Hướng dẫn chẩn đoán và điều trị bệnh phổi tắc nghẽn mạn tính do Bộ trưởng Bộ Y tế ban hành
- 4 Quyết định 3931/QĐ-BYT năm 2015 tài liệu chuyên môn "Hướng dẫn chẩn đoán và điều trị bệnh về thận - tiết niệu" do Bộ trưởng Bộ Y tế ban hành
- 5 Quyết định 439/QĐ-BYT năm 2016 Hướng dẫn chẩn đoán và điều trị bệnh do vi rút Zika do Bộ trưởng Bộ Y tế ban hành
- 6 Quyết định 4984/QĐ-BYT năm 2016 về tài liệu chuyên môn Hướng dẫn chẩn đoán và điều trị bệnh Hemophilia sửa đổi, bổ sung do Bộ trưởng Bộ Y tế
- 7 Công văn 230/BYT-BM-TE năm 2020 về thực hiện Chương trình Chăm sóc dinh dưỡng 1.000 ngày đầu đời nhằm phòng chống suy dinh dưỡng bà mẹ, trẻ em, nâng cao tầm vóc người Việt Nam do Bộ Y tế ban hành

