| BỘ Y TẾ | CỘNG HÒA XÃ HỘI CHỦ NGHĨA VIỆT NAM |
| Số: 5631/QĐ-BYT | Hà Nội, ngày 31 tháng 12 năm 2020 |
VỀ VIỆC BAN HÀNH TÀI LIỆU “HƯỚNG DẪN THỰC HIỆN QUẢN LÝ SỬ DỤNG KHÁNG SINH TRONG BỆNH VIỆN”
BỘ TRƯỞNG BỘ Y TẾ
Căn cứ Luật khám bệnh, chữa bệnh năm 2009;
Căn cứ Nghị định số 75/2017/NĐ-CP ngày 20/6/2017 của Chính Phủ quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của Bộ Y tế;
Theo đề nghị của Cục trưởng Cục Quản lý Khám, chữa bệnh,
QUYẾT ĐỊNH:
Điều 1. Ban hành kèm theo Quyết định này tài liệu “Hướng dẫn thực hiện quản lý sử dụng kháng sinh trong bệnh viện”.
Điều 2. Tài liệu “Hướng dẫn thực hiện quản lý sử dụng kháng sinh trong bệnh viện” ban hành kèm theo Quyết định này được áp dụng tại các bệnh viện. Căn cứ vào tài liệu này và điều kiện cụ thể của đơn vị, Giám đốc bệnh viện tổ chức triển khai thực hiện tại đơn vị.
Điều 3. Quyết định này có hiệu lực kể từ ngày ký ban hành và thay thế Quyết định 772/QĐ-BYT ngày 04/3/2016 của Bộ trưởng Bộ Y tế về việc ban hành tài liệu “ Hướng dẫn thực hiện quản lý sử dụng kháng sinh trong bệnh viện”
Điều 4. Các ông, bà: Chánh Văn phòng Bộ, Chánh Thanh tra Bộ, Cục trưởng Cục Quản lý Khám, chữa bệnh, Cục trưởng và Vụ trưởng các Cục, Vụ thuộc Bộ Y tế, Giám đốc các bệnh viện, viện có giường bệnh trực thuộc Bộ Y tế, Giám đốc Sở Y tế các tỉnh, thành phố trực thuộc trung ương, Thủ trưởng Y tế các Bộ, Ngành và Thủ trưởng các đơn vị có liên quan chịu trách nhiệm thi hành Quyết định này./.
|
Nơi nhận: | KT. BỘ TRƯỞNG |
THỰC HIỆN QUẢN LÝ SỬ DỤNG KHÁNG SINH TRONG BỆNH VIỆN
(Ban hành kèm theo Quyết định số 5631 ngày 31 tháng 12 năm 2020)
- Kháng sinh (antibiotics) là chất được tạo ra bởi các chủng vi sinh vật có tác dụng tiêu diệt hoặc ức chế sự phát triển của các vi sinh vật sống khác. Kháng sinh không phải là chất tổng hợp, bán tổng hợp hoặc dẫn xuất từ thực vật hoặc động vật.
- Thuốc kháng vi sinh vật (antimicrobial)-là chất được tạo ra từ các nguồn khác nhau (vi sinh vật, thực vật, động vật, tổng hợp hoặc bán tổng hợp), có tác dụng trên các loài vi sinh vật bao gồm vi khuẩn (kháng khuẩn), vi nấm (kháng nấm), kí sinh trùng (kháng kí sinh trùng) và vi rút (kháng vi rút). Tất cả các kháng sinh đều được coi là thuốc kháng vi sinh vật, tuy nhiên thuốc kháng vi sinh vật không nhất thiết phải là kháng sinh.
- Vi sinh vật là các sinh vật có kích thước rất nhỏ và thường chỉ quan sát được qua kính hiển vi. Vi sinh vật bao gồm vi khuẩn, vi nấm và động vật đơn bào. Mặc dù vi rút không được coi là sinh vật sống, nhưng đôi khi cũng được xếp vào vi sinh vật.
- Tuy nhiên, với mục đích của chương trình quản lý sử dụng kháng sinh, định nghĩa “Kháng sinh” được đề cập trong hướng dẫn này bao gồm bao gồm tất cả các chất có tác dụng trên vi sinh vật gây bệnh (vi khuẩn, vi rút và vi nấm gây bệnh).
1. Nâng cao hiệu quả điều trị bệnh nhiễm trùng
2. Đảm bảo an toàn, giảm thiểu các biến cố bất lợi cho người bệnh.
3. Giảm khả năng xuất hiện đề kháng của vi sinh vật gây bệnh
4. Giảm chi phí nhưng không ảnh hưởng tới chất lượng điều trị
5. Thúc đẩy chính sách sử dụng kháng sinh hợp lý, an toàn.
C. YÊU CẦU (Đối với đơn vị thực hiện)
1. Thành lập Ban quản lý sử dụng kháng sinh và xác định được vai trò, chức năng, nhiệm vụ của mỗi thành viên trong Ban.
2. Xây dựng kế hoạch hoạt động định kỳ hoặc đột xuất và triển khai thực hiện các hoạt động quản lý sử dụng kháng sinh trong bệnh viện theo kế hoạch đã xây dựng.
3. Kiểm tra, giám sát và tiến hành các can thiệp.
4. Đánh giá, tổng kết và báo cáo kết quả sử dụng kháng sinh và mức độ đề kháng của vi sinh vật gây bệnh tại đơn vị.
06 nhiệm vụ cốt lõi của chương trình quản lý sử dụng kháng sinh trong bệnh viện, bao gồm:
√ Thành lập Ban quản lý sử dụng kháng sinh của bệnh viện.
√ Xây dựng các quy định về sử dụng kháng sinh tại bệnh viện.
√ Giám sát sử dụng kháng sinh và giám sát đề kháng kháng sinh tại bệnh viện.
√ Triển khai các can thiệp nâng cao chất lượng sử dụng kháng sinh trong bệnh viện.
√ Đào tạo, tập huấn cho nhân viên y tế trong bệnh viện.
√ Đánh giá thực hiện, báo cáo và phản hồi thông tin.
Việc Phân tuyến bệnh viện để triển khai hoạt động của Ban Quản lý sử dụng kháng sinh, tham khảo theo Phụ lục 1.
I. Thành lập Ban quản lý sử dụng kháng sinh
1. Lãnh đạo bệnh viện ra quyết định thành lập Ban quản lý sử dụng kháng sinh (QLSDKS) tại bệnh viện và phân công nhiệm vụ cho từng thành viên, quy định vai trò và phối hợp của các thành viên trong nhóm quản lý sử dụng kháng sinh.
2. Thành phần Ban QLSDKS
2.1. Thành viên chính: Lãnh đạo bệnh viện (Trưởng ban), bác sỹ lâm sàng (hồi sức tích cực, truyền nhiễm hoặc bác sỹ có kinh nghiệm trong điều trị các bệnh nhiễm trùng và sử dụng kháng sinh), dược sỹ (ưu tiên dược sỹ làm công tác dược lâm sàng), người làm công tác vi sinh, kiểm soát nhiễm khuẩn, đại diện phòng Kế hoạch tổng hợp, phòng Quản lý chất lượng.
2.2. Các thành viên khác: điều dưỡng, công nghệ thông tin.
II. Xây dựng các quy định về sử dụng kháng sinh tại Bệnh viện
1. Xây dựng Hướng dẫn chung về sử dụng kháng sinh tại bệnh viện
1.1. Xây dựng Hướng dẫn chung về sử dụng kháng sinh tại bệnh viện dựa trên các nội dung:
√ Mô hình bệnh tật các bệnh nhiễm khuẩn tại bệnh viện;
√ Thông tin về tình hình vi sinh và kháng thuốc của vi sinh vật gây bệnh tại bệnh viện;
1.2. Xây dựng Hướng dẫn chung về sử dụng kháng sinh tại bệnh viện tham khảo các tài liệu:
√ Hướng dẫn sử dụng kháng sinh và các Hướng dẫn chẩn đoán, điều trị do Bộ Y tế ban hành;
√ Hướng dẫn chẩn đoán và điều trị của các Hội chuyên khoa, chuyên ngành trong nước và nước ngoài;
1.3. Một số nội dung cần chú ý khi xây dựng Hướng dẫn:
- Hướng dẫn lựa chọn kháng sinh:
√ Theo vị trí nhiễm khuẩn, mức độ nặng của bệnh nhiễm trùng;
√ Đặc điểm vi sinh vật gây bệnh và mức độ đề kháng;
√ Phân tầng người bệnh liên quan đến nguy cơ nhiễm vi sinh vật kháng thuốc;
√ Đặc tính dược động học và dược lực học của kháng sinh;
√ Đặc điểm người bệnh (bệnh nhi, người bệnh cao tuổi, phụ nữ có thai, phụ nữ cho con bú, người bệnh có suy giảm chức năng gan, thận, người bệnh có tiền sử dị ứng kháng sinh)
√ Tính sẵn có của thuốc tại Bệnh viện và khả năng thay thế trong điều kiện không sẵn có thuốc;
√ Nếu có bằng chứng rõ ràng về vi sinh vật và kết quả vi sinh phù hợp với tình trạng lâm sàng và đáp ứng với phác đồ kháng sinh của người bệnh, cần cân nhắc lựa chọn kháng sinh có hiệu quả cao nhất với độc tính thấp nhất và có phổ tác dụng hẹp nhất trên các tác nhân gây bệnh được phát hiện;
√ Xuống thang kháng sinh theo kết quả kháng sinh đồ sau khi cân nhắc diễn biến lâm sàng;
√ Cân nhắc phối hợp kháng sinh nhằm mục đích mở rộng phổ tác dụng trên vi sinh vật gây bệnh, hiệp đồng tăng cường tác dụng diệt khuẩn, giảm thiểu và ngăn ngừa phát sinh đột biến kháng thuốc trong quá trình điều trị.
- Hướng dẫn tối ưu chế độ liều của kháng sinh:
√ Liều dùng của kháng sinh phụ thuộc vào: mức độ nặng của bệnh, tình trạng miễn dịch của người bệnh, mức độ nhạy cảm của vi sinh vật gây bệnh và nguy cơ nhiễm vi sinh vật kháng thuốc (trong trường hợp không có kết quả vi sinh), các thay đổi sinh lý bệnh và các can thiệp thực hiện trên người bệnh có thể ảnh hưởng đến dược động học của kháng sinh;
√ Tối ưu chế độ liều dựa vào đặc tính dược động học/dược lực học của thuốc;
√ Với các đơn vị có điều kiện triển khai giám sát điều trị thông qua định lượng nồng độ thuốc trong máu (kháng sinh nhóm aminoglycosid, glycopeptid…) cần đảm bảo nồng độ thuốc đích theo khuyến cáo để đạt hiệu quả điều trị và giảm thiểu độc tính.
2. Xây dựng hướng dẫn điều trị một số bệnh nhiễm khuẩn thường gặp tại bệnh viện
Tùy theo đặc thù chuyên môn của từng cơ sở khám chữa bệnh, các nhiễm khuẩn cần ưu tiên xây dựng hướng dẫn hoặc phác đồ điều trị bao gồm: Nhiễm khuẩn huyết, viêm phổi cộng đồng, viêm phổi bệnh viện (bao gồm viêm phổi thở máy), nhiễm khuẩn tiết niệu, nhiễm khuẩn da mô mềm, nhiễm khuẩn ổ bụng, hoặc các nhiễm khuẩn chuyên khoa đặc thù của bệnh viện.
3. Xây dựng hướng dẫn sử dụng kháng sinh dự phòng phẫu thuật
3.1. Tùy theo điều kiện cụ thể của từng chuyên khoa tại bệnh viện, xây dựng hướng dẫn sử dụng kháng sinh dự phòng phẫu thuật. Hướng dẫn này cần căn cứ trên đặc điểm người bệnh, đặc điểm phẫu thuật, tình hình nhiễm khuẩn vết mổ và đề kháng kháng sinh của vi sinh vật gây bệnh phân lập từ nhiễm khuẩn vết mổ và thực trạng công tác kiểm soát nhiễm khuẩn tại bệnh viện.
3.2. Một số nội dung cần chú ý khi xây dựng hướng dẫn:
√ Phân loại phẫu thuật và nguy cơ nhiễm khuẩn vết mổ hoặc các nhiễm khuẩn liên quan đến phẫu thuật: Sạch, Sạch- Nhiễm, Nhiễm và Bẩn.
√ Lựa chọn bệnh nhân đủ tiêu chuẩn khuyến cáo sử dụng kháng sinh dự phòng
√ Lựa chọn loại kháng sinh, liều lượng, đường dùng, thời điểm sử dụng, thời gian sử dụng.
√ Theo dõi và đánh giá bệnh nhân trong quá trình sử dụng kháng sinh dự phòng.
4. Xây dựng danh mục kháng sinh cần ưu tiên quản lý và các quy định giám sát
4.1. Kháng sinh cần ưu tiên quản lý sử dụng tại bệnh viện là các kháng sinh được xây dựng trên nguyên tắc:
√ Kháng sinh để điều trị nhiễm trùng do vi sinh vật kháng thuốc, đa kháng hoặc được sử dụng trong trường hợp không đáp ứng, thất bại điều trị với các kháng sinh lựa chọn đầu tay;
√ Kháng sinh có độc tính cao cần giám sát nồng độ thuốc trong máu hoặc cần biện pháp quản lý giám sát chặt chẽ các tác dụng không mong muốn và độc tính;
√ Kháng sinh có nguy cơ bị đề kháng cao nếu sử dụng rộng rãi;
√ Kháng sinh có khả năng gây tổn hại phụ cận và có tỷ lệ đề kháng của vi sinh vật gây bệnh gia tăng nhanh;
√ Kháng sinh có giá thành trên một ngày điều trị hoặc một đợt điều trị cao;
√ Kháng sinh mới được phê duyệt đưa vào sử dụng trên thế giới, mới được cấp số đăng ký hoặc dự kiến sẽ được cấp số đăng ký lưu hành tại Việt Nam.
Tuỳ theo hạng bệnh viện và điều kiện của từng bệnh viện để xây dựng danh mục kháng sinh cần ưu tiên quản lý cũng như các quy định giúp quản lý sử dụng các kháng sinh này, ví dụ như quy định về hội chẩn, phê duyệt trước khi sử dụng, quy định về tự động ngừng đơn, quy định hạn chế đối tượng bác sĩ được kê đơn/hạn chế đối tượng bệnh nhân được sử dụng…
4.2. Danh mnh về hội chẩncanh mnh về hội chẩ tnh mnh về hội chẩn, phê duyệt trước khi sử dụng, quy định:
- Kháng sinh cần ưu tiên quản lý - Nhóm 1:
√ Kháng sinh cần ưu tiên quản lý - Nhóm 1 là các kháng sinh dự trữ, thuộc một trong các trường hợp sau: lựa chọn cuối cùng trong điều trị các nhiễm trùng nặng khi đã thất bại hoặc kém đáp ứng với các phác đồ kháng sinh trước đó; lựa chọn điều trị các nhiễm khuẩn nghi ngờ hoặc có bằng chứng vi sinh xác định do vi sinh vật đa kháng; là kháng sinh để điều trị các nhiễm khuẩn nặng do vi sinh vật kháng thuốc, có nguy cơ bị đề kháng cao nếu sử dụng rộng rãi, cần cân nhắc chỉ định phù hợp; kháng sinh có độc tính cao cần giám sát nồng độ điều trị thông qua nồng độ thuốc trong máu (nếu có điều kiện triển khai tại cơ sở) hoặc giám sát chặt chẽ về lâm sàng và xét nghiệm để giảm thiểu các tác dụng không mong muốn và độc tính.
√ Các cơ sở khám, chữa bệnh cần lập kế hoạch và có lộ trình cụ thể để xây dựng và ban hành các Hướng dẫn sử dụng kháng sinh Nhóm 1 trong phạm vi của đơn vị mình dựa trên các hướng dẫn chuyên môn uy tín, cập nhật hiện có trong nước và nước ngoài.
Lưu ý khi duyệt kháng sinh cần ưu tiên quản lý Nhóm 1
▪ Tùy điều kiện cụ thể của từng bệnh viện, danh mục kháng sinh cần ưu tiên quản lý Nhóm 1 tại Phụ lục 2 có thể được bổ sung (trong trường hợp cần thiết); quy trình phê duyệt tham khảo Phụ lục 3; phiếu yêu cầu sử dụng kháng sinh tham khảo Phụ lục 4 và điều chỉnh theo hướng dẫn điều trị/hướng dẫn sử dụng kháng sinh của bệnh viện (nếu có).
▪ Điều trị kinh nghiệm được áp dụng với kháng sinh nhóm 1 cho những trường hợp nhiễm khuẩn nặng, nghi ngờ do vi khuẩn kháng thuốc. Khuyến cáo (nếu điều kiện cho phép) lấy mẫu bệnh phẩm để xét nghiệm vi sinh trước khi sử dụng kháng sinh và điều chỉnh phác đồ (nếu cần) sau khi có kết quả vi sinh kết hợp với đánh giá đáp ứng lâm sàng của người bệnh.
▪ Liều dùng của kháng sinh trong quá trình điều trị có thể thay đổi theo diễn biến sinh lý bệnh và đáp ứng lâm sàng của người bệnh, không cố định theo thời điểm duyệt. Bác sĩ cần ghi rõ trong bệnh án khi điều chỉnh liều thuốc.
▪ Quy định thời gian duyệt: trước khi sử dụng hoặc trong vòng 24 - 48 giờ với trường hợp cấp cứu/ngoài giờ hành chính.
▪ Thời gian sử dụng kháng sinh không vượt quá 14 ngày cho mỗi lần duyệt, cần đánh giá lại đáp ứng của người bệnh để quyết định hướng xử trí tiếp theo khi vượt quá thời gian này;
▪ Người được ủy quyền duyệt là nhân viên y tế được Ban quản lý sử dụng kháng sinh có quyết định phân công công việc, ưu tiên Dược sĩ làm công tác Dược lâm sàng/Bác sĩ chuyên khoa Hồi sức tích cực hoặc các bác sĩ có kinh nghiệm trong lĩnh vực điều trị các bệnh Nhiễm trùng và sử dụng kháng sinh hợp lý;
▪ Trong trường hợp người được ủy quyền duyệt có ý kiến khác với bác sĩ điều trị, việc sử dụng thuốc cần được hai bên trao đổi và thống nhất dựa trên tình trạng lâm sàng cụ thể của người bệnh.
- Kháng sinh cần theo dõi, giám sát sử dụng - Nhóm 2:
Kháng sinh cần theo giõi, giám sát sử dụng - Nhóm 2 là kháng sinh được khuyến khích thực hiện chương trình giám sát sử dụng tại bệnh viện bao gồm giám sát tiêu thụ kháng sinh, giám sát tỷ lệ đề kháng của vi khuẩn với kháng sinh, thực hiện các nghiên cứu đánh giá sử dụng thuốc để có can thiệp phù hợp tùy theo điều kiện của bệnh viện.
5. Xây dựng hướng dẫn chuyển kháng sinh từ đường tiêm/truyền sang đường uống trong điều kiện cho phép
Dựa trên đáp ứng lâm sàng của người bệnh, các tiêu chí xác định người bệnh và sơ đồ chuyển kháng sinh từ đường tiêm sang đường uống tham khảo Phụ lục 5; Danh mục kháng sinh có thể chuyển từ đường tiêm sang đường uống tham khảo Phụ lục 6.
6. Xây dựng tài liệu, hướng dẫn về kỹ thuật vi sinh lâm sàng
6.1. Tùy theo điều kiện của từng bệnh viện, Khoa Vi sinh/ hoặc bộ phận Vi sinh trong Khoa Xét nghiệm xây dựng, thẩm định, triển khai, định kỳ rà soát và điều chỉnh Quy trình nuôi cấy, phân lập, định danh và làm kháng sinh đồ.
6.2. Xây dựng quy trình và hướng dẫn lấy, bảo quản, vận chuyển, nhận bệnh phẩm đúng quy cách cho các khoa lâm sàng và khoa vi sinh.
7. Xây dựng các quy trình, quy định về kiểm soát nhiễm khuẩn cơ bản
7.1. Quy trình:
√ Quy trình vệ sinh tay;
√ Quy trình xử lý y dụng cụ tái sử dụng (khử khuẩn, tiệt khuẩn);
√ Quy trình xử lý đồ vải (thu gom và xử lý đồ vải bẩn; cấp phát đồ vải sạch);
√ Quy trình vệ sinh bề mặt bệnh viện (làm sạch, khử khuẩn);
√ Quy trình phân loại, thu gom, vận chuyển và lưu giữ chất thải rắn y tế;
√ Quy trình xử lý mẫu bệnh phẩm.
7.2. Quy định:
√ Quy định sử dụng phương tiện phòng hộ cá nhân trong: lấy mẫu, vận chuyển và xử lý mẫu bệnh phẩm;
√ Quy định cách ly người bệnh nhiễm vi sinh vật đa kháng;
√ Làm sạch môi trường trong chăm sóc người bệnh;
√ Quản lý đồ vải phòng lây nhiễm.
III. Giám sát sử dụng kháng sinh và giám sát đề kháng kháng sinh tại bệnh viện
1. Giám sát sử dụng kháng sinh
1.1. Giám sát sử dụng kháng sinh cần được thực hiện định kỳ, liên tục
√ Trước khi triển khai chương trình QLSDKS: giúp cung cấp các thông tin quan trọng về mô hình kê đơn sử dụng kháng sinh trong bệnh viện cũng như trên các nhóm bệnh nhân/nhóm khoa phòng đặc thù khác nhau. Kết quả giám sát sẽ giúp nhận diện được các nguy cơ tiềm tàng của việc sử dụng kháng sinh không hợp lý, từ đó định hướng các hoạt động, chiến lược của chương trình QLSDKS phù hợp.
√ Định kỳ trong quá trình triển khai chương trình QLSDKS (thường mỗi 6 tháng một lần hoặc mỗi 1 năm 1 lần): giúp theo dõi việc sử dụng kháng sinh tại bệnh viện và hiệu quả của các chiến lược hoạt động trong chương trình QLSDKS.
√ Các hình thức giám sát thực trạng sử dụng kháng sinh có thể bao gồm:
• Phân tích chi phí (phân tích ABC).
• Phân tích tiêu thụ thông qua DDD (Defined daily dose) theo quy mô toàn bệnh viện và/hoặc phân theo từng khoa phòng. DDD cần được hiệu chỉnh cho 100 hoặc 1000 (người- ngày hoặc ngày – giường) (ngày nằm viện).
• Phân tích tiêu thụ thông qua thời gian sử dụng kháng sinh DOT (Days of therapy), LOT (Length of therapy). DOT và LOT hiệu chỉnh theo 100 hoặc 1000 (người - ngày hoặc ngày - giường) (hay ngày nằm viện).
• Phân tích chuyên sâu các vấn đề liên quan đến sử dụng kháng sinh (ví dụ kháng sinh cần ưu tiên quản lý trong chương trình được mô tả trong điểm 4.2 Phần II Mục D của Hướng dẫn này, các kháng sinh sử dụng nhiều hoặc có gia tăng đột biến trong sử dụng, các kháng sinh được ghi nhận có xu hướng đề kháng của vi sinh vật gây bệnh gia tăng, kháng sinh sử dụng trong các bệnh nhiễm khuẩn quan trọng và thường gặp trong bệnh viện). Phân tích có thể khu trú tại một số khoa, đơn vị lâm sàng sử dụng nhiều kháng sinh quan tâm. Các chỉ tiêu phân tích có thể bao gồm: chỉ định, lựa chọn, chế độ liều, cách dùng, chuyển đổi tiêm - uống, xuống thang kháng sinh, biến cố bất lợi, thời gian sử dụng kháng sinh.
1.2. Từ kết quả giám sát thực trạng sử dụng kháng sinh, Ban QLSDKS có thể xây dựng các chính sách, quy định về sử dụng kháng sinh, định hướng các chiến lược hoạt động phù hợp.
2. Giám sát đề kháng kháng sinh
2.1. Tại các bệnh viện có khoa vi sinh, bệnh viện cần định kỳ tổng kết đề kháng kháng sinh (tối thiểu 1 năm một lần và khi cần thiết) thông qua xây dựng Bản tổng kết mức độ nhạy cảm (hoặc đề kháng) của vi sinh vật tại bệnh viện.
2.2. Bản tổng kết mức độ nhạy cảm (hoặc đề kháng) của vi sinh vật tại bệnh viện nên thể hiện được các nội dung sau:
√ Phân bố các chủng vi sinh vật gây bệnh, phân loại theo mẫu bệnh phẩm, phân loại theo khoa điều trị (hồi sức tích cực và ngoài hồi sức tích cực), phân loại theo nguồn gốc nhiễm trùng (cộng đồng, bệnh viện) (nếu có thể).
√ Tỷ lệ nhạy cảm và đề kháng của các chủng vi sinh vật với kháng sinh (ưu tiên các kháng sinh quy định thử theo quy định của CLSI và các kháng sinh được sử dụng trong phác đồ điều trị).
√ Xu hướng thay đổi tỷ lệ nhạy, kháng, trung gian theo thời gian
√ Theo dõi giá trị MIC (nếu điều kiện cho phép) của một số kháng sinh với một số vi sinh vật đa kháng (ví dụ: MIC của MRSA với vancomycin, vi khuẩn Gram âm đa kháng với colistin, với carbapenem hoặc aminoglycosid).
2.3. Dữ liệu về các chủng vi sinh vật gây bệnh và mức độ nhạy cảm nên được sử dụng để xây dựng phác đồ điều trị kháng sinh kinh nghiệm tại cơ sở.
2.4. Ban QLSDKS cần đảm bảo rằng tất cả các nhân viên y tế trong bệnh viện tiếp cận được kết quả vi sinh và tổng kết kết quả vi sinh cũng như đã được tập huấn về phiên giải, áp dụng được kết quả này trong chăm sóc và điều trị bệnh nhân.
1. Chiến lược 1: Triển khai hoạt động phê duyệt đơn trước khi sử dụng
1.1. Áp dụng đối với danh mục nhóm kháng sinh ưu tiên quản lý trong chương trình quản lý kháng sinh đã được bệnh viện xây dựng.
1.2. Triển khai quy định về hoàn thành phiếu yêu cầu sử dụng kháng sinh, quy định/quy trình phê duyệt mà bệnh viện đã xây dựng.
1.3. Có thể giám sát hoạt động này thông qua đo lường tỷ lệ đơn kê có kháng sinh cần ưu tiên quản lý trước khi sử dụng được/không được hoàn thành phiếu yêu cầu sử dụng kháng sinh và được phê duyệt trước khi sử dụng.
2. Chiến lược 2: Giám sát kê đơn và phản hồi (Audit and Feedback)
2.1. Chiến lược giám sát đơn kê và phản hồi được thực hiện sau khi bệnh viện đã ban hành các hướng dẫn, quy định, quy trình, danh mục liên quan đến sử dụng kháng sinh. Hoạt động này giúp giám sát và đảm bảo thực hiện theo hướng dẫn trên từng ca bệnh; phát hiện rào cản trong quá trình triển khai thực hiện theo hướng dẫn, từ đó có các giải pháp phù hợp.
2.2. Ban quản lý SDKS cần phân công cho các nhóm chuyên trách (thường bao gồm 1 bác sĩ, 1 dược sĩ làm công tác lâm sàng trong mỗi nhóm, có thể có bác sĩ vi sinh phối hợp) thực hiện hoạt động giám sát sử dụng kháng sinh và phản hồi.
2.3. Hoạt động giám sát phản hồi có thể được thực hiện tiến cứu (giám sát phản hồi trực tiếp trên từng ca bệnh đang điều trị) hoặc thực hiện hồi cứu (tổng kết lại các ca bệnh đã điều trị, sau đó phản hồi với người kê đơn) tùy thuộc vào nguồn nhân lực tại cơ sở.
2.4. Trong điều kiện nguồn nhân lực hạn chế, có thể áp dụng phương pháp hồi cứu hoặc giám sát phản hồi với một số kháng sinh ưu tiên (ví dụ, kháng sinh ưu tiên quản lý, kháng sinh sử dụng còn chưa phù hợp trên lâm sàng); một số bệnh lý nhiễm khuẩn ưu tiên; một số khoa lâm sàng hoặc triển khai luân phiên giám sát phản hồi tại các khoa lâm sàng.
2.5. Căn cứ thực hiện hoạt động giám sát phản hồi là các hướng dẫn, quy định, quy trình, danh mục về sử dụng kháng sinh đã được xây dựng tại bệnh viện. Mỗi bệnh viện cần xây dựng biểu mẫu giám sát phản hồi phù hợp. Biểu mẫu xây dựng tùy thuộc cách thức triển khai, ví dụ: Giám sát phản hồi theo Khoa phòng, Giám sát phản hồi theo đối tượng bệnh nhân (bệnh nhân điều trị nội khoa, ngoại khoa, nhi,…), Giám sát phản hồi theo bệnh nhiễm khuẩn (viêm phổi bệnh viện, viêm phổi cộng đồng,…), Giám sát phản hồi theo kháng sinh sử dụng…
3. Chiến lược 3: Triển khai các can thiệp tại Khoa lâm sàng
Đây là các can thiệp trực tiếp trên bệnh nhân tại Khoa lâm sàng, thực hiện bởi nhóm chuyên trách của Ban QLSDKS. Các can thiệp có thể liên quan đến tất cả các khía cạnh của việc sử dụng kháng sinh. Một số can thiệp ưu tiên gợi ý phía dưới đây:
3.1. Can thiệp 1: Tối ưu chế độ liều
Liều dùng của kháng sinh cần được tối ưu hóa dựa trên đặc điểm cá thể bệnh nhân, vị trí nhiễm khuẩn, đặc tính PK/PD kháng sinh, vi sinh vật và tính nhạy cảm của vi sinh vật với kháng sinh; kết quả giám sát nồng độ thuốc trong máu (với một số thuốc). Nếu có thể, dược sĩ giám sát về liều kháng sinh và can thiệp/tư vấn cho người kê đơn về lựa chọn liều tối ưu trên một số đối tượng người bệnh đặc biệt. Trong điều kiện nguồn nhân lực hạn chế; dược sĩ có thể triển khai hoạt động này tập trung ưu tiên tại một số khoa phòng (Hồi sức tích cực, Truyền nhiễm, Nhi…) hoặc với một số kháng sinh (ví dụ: aminoglycosid, carbapenem, colistin, vancomycin,..)
3.2. Can thiệp 2: Can thiệp xuống thang kháng sinh
√ Liệu pháp xuống thang bao gồm: (1) Xem xét điều chỉnh phác đồ kháng sinh theo kinh nghiệm thành phác đồ điều trị hướng theo đích trên vi sinh vật gây bệnh đã được xác định thông qua kết quả phân lập, định danh và kháng sinh đồ; (2) Ngưng phác đồ kháng sinh kinh nghiệm khi không có đủ bằng chứng nhiễm khuẩn và (3) Ngưng các kháng sinh sử dụng đồng thời trong phác đồ kháng sinh khi không còn cần thiết.
√ Trong điều kiện cho phép, nên lấy mẫu bệnh phẩm vi sinh và thử nhạy cảm trước khi khởi đầu dùng kháng sinh. Bác sĩ điều trị, dược sĩ làm công tác lâm sàng cần rà soát và theo dõi bệnh nhân trong vòng 48 - 72 giờ sau khi khởi đầu điều trị hoặc khi có kết quả vi sinh để đánh giá và áp dụng liệu pháp xuống thang (nếu điều kiện lâm sàng cho phép).
√ Ban QLSDKS có thể độc lập rà soát tất cả các bệnh nhân có kết quả nuôi cấy vi sinh vật dương tính (dữ liệu xuất từ Khoa vi sinh), trao đổi trực tiếp với bác sĩ điều trị trên từng bệnh nhân để nhận diện được các trường hợp bệnh nhân có thể áp dụng liệu pháp xuống thang và tư vấn xuống thang phù hợp trên từng cá thể với sự thống nhất của bác sĩ điều trị.
3.3. Can thiệp 3: Can thiệp chuyển đổi kháng sinh từ đường tiêm sang đường uống
√ Ban QLSDKS cần đảm bảo rằng tất cả các nhân viên y tế liên quan đều được đào tạo, tập huấn để biết cách thức thực hiện được việc chuyển đổi kháng sinh từ đường tiêm sang đường uống trong thực hành lâm sàng. Nhóm chuyên trách (bao gồm bác sĩ và/hoặc dược sĩ làm công tác dược lâm sàng) rà soát các bệnh nhân được kê đơn các kháng sinh đường tiêm phù hợp để chuyển đổi được từ đường tiêm sang đường uống, sau đó cần đánh giá hàng ngày khả năng đáp ứng các tiêu chí chuyển đổi. Trong trường hợp cần thiết, có thể can thiệp thống nhất với bác sĩ điều trị để chuyển đổi sang kháng sinh đường uống và tư vấn liều chuyển đổi phù hợp.
√ Danh mục kháng sinh chuyển đổi đường dùng tiêm - uống, tiêu chí xác định người bệnh có thể chuyển đổi kháng sinh từ đường tiêm sang đường uống và quy trình chuyển đổi có thể tham khảo Phụ lục 6.
4. Các chiến lược khác
Các Bệnh viện cần tập trung nguồn lực vào các chiến lược cốt lõi ở trên, và có thể tùy điều kiện, nguồn nhân lực tham khảo thêm các chiến lược sau:
4.1. Chiến lược giám sát việc sử dụng kháng sinh dự phòng.
4.2. Chiến lược Xây dựng các hướng dẫn và quy trình nhằm thúc đẩy đảm bảo sử dụng kháng sinh phù hợp và kịp thời trong sepsis and septic shock.
4.3. Chiến lược giám sát sử dụng kháng sinh định kỳ (antibiotic time-outs) tại một số thời điểm trong quá trình điều trị (48 - 72 giờ sau khi khởi đầu phác đồ kháng sinh) kết hợp đặc điểm lâm sàng, kết quả vi sinh để nhằm ra quyết định ngừng, tiếp tục và/hoặc thay đổi phác đồ kháng sinh; sau 5 - 7 ngày hoặc các thời điểm phù hợp tùy theo từng loại nhiễm khuẩn để đảm bảo kịp thời xuống thang, chuyển đổi kháng sinh đường tiêm/truyền sang kháng sinh đường uống, thay thế/ngừng kháng sinh.
4.4. Chiến lược quản lý (đánh giá và tư vấn lựa chọn kháng sinh phù hợp) trong trường hợp người bệnh dị ứng penicillin;
4.5. Chiến lược quản lý việc phối hợp các kháng sinh có trùng phổ tác dụng trên vi khuẩn kỵ khí.
Tổ chức đào tạo, tập huấn liên tục cho bác sỹ, dược sỹ, điều dưỡng về chương trình quản lý sử dụng kháng sinh bao gồm việc tuân thủ các hướng dẫn, quy định, cách thức làm việc nhằm nâng cao hiệu quả hoạt động quản lý sử dụng kháng sinh tại bệnh viện:
1. Cập nhật các hướng dẫn chẩn đoán và điều trị, hướng dẫn sử dụng kháng sinh và kháng nấm.
2. Đào tạo, tập huấn về chẩn đoán và điều trị các bệnh lý nhiễm khuẩn/nhiễm nấm, kê đơn kháng sinh hợp lý.
3. Đào tạo, cập nhật, tập huấn về vi sinh cơ bản, phiên giải kết quả vi sinh, kháng sinh đồ, áp dụng được kết quả này trong chăm sóc bệnh nhân.
4. Đào tạo, tập huấn cho nhân viên y tế về các biện pháp kiểm soát nhiễm khuẩn, xử lý bệnh phẩm, xử lý y dụng cụ dùng trong phẫu thuật, thủ thuật,...
5. Giáo dục người bệnh và người chăm sóc người bệnh: về các nguyên tắc cơ bản về phòng ngừa và kiểm soát nhiễm khuẩn, vệ sinh cá nhân, rửa tay….
VI. Đánh giá thực hiện, báo cáo và phản hồi thông tin
1. Đánh giá thực hiện thông qua các chỉ số
1.1. Chỉ số giám sát sử dụng kháng sinh:
- Chỉ số cần thực hiện:
√ Số lượng, tỷ lệ % người bệnh được kê đơn kháng sinh.
√ Tiêu thụ kháng sinh tính theo liều dùng một ngày (DDD - Defined Daily Dose), báo cáo dưới dạng DDD/100 hoặc 1000 (người - ngày hoặc ngày – giường)
- Chỉ số khuyến khích thực hiện:
√ Ngày điều trị kháng sinh (DOT - Days of Therapy) trung bình. DOT có thể được báo cáo thêm dưới dạng DOT/100 hoặc 1000 (người - ngày hoặc ngày – giường) (ngày nằm viện).
√ Thời gian sử dụng kháng sinh (LOT – Length of Therapy) trung bình.
√ Số lượng, tỷ lệ % người bệnh được kê đơn 1 kháng sinh.
√ Số lượng, tỷ lệ % người bệnh được kê kháng sinh phối hợp.
√ Số lượng, tỷ lệ % người bệnh kê đơn kháng sinh đường tiêm.
√ Số lượng, tỷ lệ % ca phẫu thuật được chỉ định kháng sinh dự phòng.
√ Số lượng, tỷ lệ % chuyển kháng sinh từ đường tiêm sang kháng sinh uống.
√ Tỷ lệ đơn kê phù hợp theo hướng dẫn sử dụng kháng sinh; hướng dẫn điều trị các bệnh nhiễm khuẩn hoặc hướng dẫn sử dụng kháng sinh dự phòng.
Ghi chú: Các chỉ số giám sát có thể thực hiện trên toàn bộ Bệnh viện hoặc một số kháng sinh ưu tiên; một số bệnh lý nhiễm khuẩn ưu tiên; một số khoa lâm sàng…
1.2. Chỉ số về nhiễm khuẩn bệnh viện
Các bệnh viện căn cứ theo Hướng dẫn của Bộ trưởng Bộ Y tế về việc phê duyệt các Hướng dẫn kiểm soát nhiễm khuẩn trong các cơ sở khám bệnh, chữa bệnh để xác định tiêu chí về kiểm soát nhiễm khuẩn tại bệnh viện.
1.3. Chỉ số về mức độ kháng thuốc (xác định theo tiêu chuẩn EUCAST hoặc CLSI):
- Chỉ số cần thực hiện:
√ Số lượng, tỷ lệ % cấy dương tính.
√ Số lượng, tỷ lệ % vi sinh vật đa kháng gây bệnh quan trọng phân lập được trên tổng số mẫu cấy dương tính
- Chỉ số khuyến khích thực hiện:
√ Số lượng, tỷ lệ % vi sinh vật kháng thuốc đối với từng loại kháng sinh/từng loại bệnh phẩm/khoa hoặc khối lâm sàng;
√ Theo dõi xu hướng đề kháng của các vi sinh vật phổ biến tại bệnh viện (lưu ý các chủng vi sinh vật sinh β - lactamase phổ rộng (ESBL), tụ cầu vàng kháng methicillin, tụ cầu vàng giảm tính nhạy cảm với vancomycin, chủng cầu khuẩn đường ruột kháng vancomycin, chủng vi sinh vật kháng carbapenem, colistin…)
2. Báo cáo, Phản hồi thông tin
2.1. Định kỳ thực hiện báo cáo các chỉ số theo dõi và phản hồi thông tin cho lãnh đạo bệnh viện.
2.2. Phản hồi thông tin cho bác sỹ: trực tiếp hoặc gián tiếp thông qua hình thức văn bản lưu tại khoa lâm sàng. Gửi thông tin cho lãnh đạo khoa lâm sàng và các bác sỹ điều trị, lãnh đạo khoa Dược, các Dược sĩ làm công tác Dược lâm sàng và các khoa, phòng chức năng liên quan, dưới dạng bản tin, trình bày tại giao ban, hội thảo của bệnh viện, báo cáo cho Hội đồng thuốc và điều trị bệnh viện.
2.3. Bệnh viện tự đánh giá và lập kế hoạch hoạt động theo thời gian dựa trên mẫu tại Phụ lục 7.
I. Trách nhiệm của Giám đốc bệnh viện
1. Đảm bảo cơ cấu tổ chức và phân công cán bộ để triển khai chương trình quản lý sử dụng kháng sinh trong đơn vị do mình quản lý.
2. Chỉ đạo việc phối hợp chặt chẽ giữa Tiểu ban giám sát sử dụng kháng sinh và theo dõi sự kháng thuốc của vi sinh vật gây bệnh thường gặp thuộc Hội đồng Thuốc và Điều trị phối hợp với Nhóm quản lý sử dụng kháng sinh tại Bệnh viện, giữa Hội đồng Thuốc và Điều trị và Hội đồng kiểm soát nhiễm khuẩn nhằm xây dựng Chương trình quản lý sử dụng kháng sinh và tổ chức triển khai thực hiện chương trình này tại bệnh viện.
3. Đầu tư kinh phí, có chính sách hỗ trợ, khuyến khích và thi đua, khen thưởng để việc thực hiện Chương trình có hiệu quả.
4. Chỉ đạo việc phối hợp chặt chẽ giữa Hội đồng Thuốc và Điều trị với Hội đồng kiểm soát nhiễm khuẩn.
II. Trách nhiệm của Trưởng các khoa lâm sàng
1. Tuân thủ các hướng dẫn chuyên môn, các quy trình và quy định đã ban hành.
2. Giám sát kê đơn an toàn, hợp lý kháng sinh tại khoa.
3. Hướng dẫn, hợp tác nghiên cứu để đánh giá hiệu quả của triển khai Chương trình quản lý sử dụng kháng sinh.
III. Trách nhiệm của Trưởng khoa Vi sinh
1. Tuân thủ các hướng dẫn chuyên môn, các quy trình và quy định đã ban hành.
2. Chỉ đạo việc xây dựng tài liệu, hướng dẫn về kỹ thuật vi sinh lâm sàng và triển khai áp dụng tại đơn vị.
3. Cung cấp dữ liệu về kết quả nuôi cấy và tính nhạy cảm của vi sinh vật với kháng sinh để tối ưu hóa sử dụng kháng sinh đối với từng cá thể người bệnh; Theo dõi, cung cấp thông tin mô hình kháng kháng sinh tại đơn vị.
4. Hướng dẫn, hợp tác nghiên cứu để đánh giá hiệu quả của triển khai Chương trình quản lý sử dụng kháng sinh.
IV Trách nhiệm của Trưởng khoa Dược
1. Đề xuất danh mục kháng sinh ưu tiên quản lý và quy trình yêu cầu kê đơn kháng sinh với những kháng sinh này.
2. Giám sát, báo cáo việc sử dụng kháng sinh tại các khoa/phòng.
3. Hướng dẫn, hợp tác nghiên cứu để đánh giá hiệu quả của triển khai Chương trình quản lý sử dụng kháng sinh.
V Trách nhiệm của Trưởng khoa Kiểm soát nhiễm khuẩn
1. Xây dựng và triển khai quy định cách ly người bệnh có nhiễm vi sinh vật đa kháng và hướng dẫn, giám sát các khoa thực hiện.
2. Quy định cụ thể các biện pháp kiểm soát nhiễm khuẩn cơ bản như vệ sinh bàn tay, sử dụng phương tiện phòng hộ, khử tiệt khuẩn dụng cụ, thiết bị, môi trường.
3. Quy định cụ thể các lĩnh vực/khoa phòng/khu vực cần phải ưu tiên và tăng cường giám sát và kiểm soát nhiễm khuẩn: phòng mổ, phòng thủ thuật, phòng hậu phẫu, phòng hồi sức; tay phẫu thuật viên, bác sĩ và điều dưỡng sau khi rửa; dụng cụ phẫu thuật, dây máy thở, dây thở oxy, dụng cụ nội soi, đồ vải...sau tiệt khuẩn ... Nước sinh hoạt trong bệnh viện, nước cất tráng dụng cụ, nước cất trong bình làm ẩm oxy...
4. Hỗ trợ giám sát vi sinh vật đa kháng và phối hợp với khoa Vi sinh để xác định nguyên nhân, nguồn bệnh trong các đợt nhiễm khuẩn bệnh viện bùng phát (qua xác định dịch tễ học phân tử).
VI Trách nhiệm của Trưởng phòng/bộ phận Công nghệ thông tin
Đẩy mạnh hoạt động công nghệ thông tin giúp tối ưu hóa quản lý sử dụng kháng sinh: tổng hợp, phân tích và tích hợp được các thông tin với nhau về hồ sơ bệnh án điện tử; y lệnh của bác sĩ, kết quả vi sinh; chức năng thận, gan, tiền sử dị ứng thuốc của người bệnh; tương tác thuốc, chi phí tiền thuốc, hỗ trợ trích xuất dữ liệu, tính toán các chỉ số cần báo cáo….
VII Trách nhiệm của các khoa/phòng khác và cán bộ y tế
Tùy theo chức năng, nhiệm vụ cụ thể, các khoa/phòng và cán bộ y tế liên quan có trách nhiệm triển khai thực hiện./.
PHÂN TUYẾN HOẠT ĐỘNG QUẢN LÝ SỬ DỤNG KHÁNG SINH
(Ban hành kèm theo Quyết định số ngày tháng năm )
Các yếu tố cốt lõi cần đảm bảo thực hiện trong chương trình Quản Lý sử dụng kháng sinh*
| Các yếu tố cốt lõi | Bệnh viện áp dụng | ||
| Hạng đặc biệt và hạng I | Hạng II | Các hạng bệnh viện còn lại | |
| Cam kết của lãnh đạo bệnh viện | |||
| 1. QLSDKS được ban lãnh đạo BV xác định là hoạt động ưu tiên và đưa vào chỉ số đánh giá hiệu suất làm việc của BV. | X | X | X |
| 2. Thúc đẩy việc đưa ra kế hoạch hoạt động năm, trong đó nêu rõ những hoạt động ưu tiên thực hiện, đo lường tiến độ, phân công trách nhiệm. | X | X | X |
| 3. Phân bổ nguồn lực (tài chính, nhân sự) để thực hiện chương trình hiệu quả. | X | X | X |
| Phân công trách nhiệm | |||
| 4. Thành lập hội đồng/nhóm QLSDKS đa chuyên khoa (tham khảo trong mục III.A), chịu trách nhiệm thiết lập và điều phối chương trình. | X | X | X |
| 5. Thành lập tiểu ban giám sát SDKS đa chuyên khoa, chịu trách nhiệm thực hiện hoạt động QLSDKS thường nhật và báo cáo cho nhóm QLSDKS: ▪ Lựa chọn 1: nhóm bao gồm ≥3 bác sĩ và dược sĩ lâm sàng (tốt nhất có chuyên môn điều trị bệnh nhiễm trùng và sử dụng kháng sinh hợp lý). ▪ Lựa chọn 2: nhóm bao gồm > 1 bác sĩ/dược sĩ làm công tác dược lâm sàng. | X | X | X |
| Hoạt động Quản Lý Sử Dụng Kháng Sinh | |||
| 6. Xây dựng/cập nhật hướng dẫn sử dụng kháng sinh (nội dung tham khảo trong mục D.II): ▪ Lựa chọn 1: Mỗi BV cần tự xây dựng/cập nhật khuyến cáo sử dụng kháng sinh dựa trên bằng chứng y học, dữ liệu vi sinh tại chỗ và mô hình bệnh tật tại BV (tham khảo các hướng dẫn quốc tế/trong nước) ▪ Lựa chọn 2: Mỗi BV có thể tự xây dựng/cập nhật khuyến cáo sử dụng kháng sinh dựa trên bằng chứng y học, dữ liệu vi sinh tại chỗ và mô hình bệnh tật tại BV hoặc sử dụng hướng dẫn sử dụng kháng sinh do Bộ Y tế ban hành, điều chỉnh cho phù hợp với tình hình BV ▪ Lựa chọn 3: Mỗi BV sử dụng hướng dẫn sử dụng kháng sinh do Bộ Y tế ban hành, điều chỉnh cho phù hợp với tình hình BV |
X |
X
X |
X
X |
| 7. Xây dựng danh mục KS cần giám sát khi kê đơn | X | X | X |
| 8. Xây dựng danh mục KS ưu tiên quản lý và quy trình phê duyệt các KS thuộc danh mục này | X | X | X |
| 9. Xây dựng tiêu chí đánh giá và xác định vấn đề cần can thiệp (tham khảo mục D.VI) | X | X | X |
| 10. Đào tạo và tập huấn cho nhân viên y tế (tham khảo mục D.V)): ▪ Lựa chọn 1: đào tạo và tập huấn (tần suất 3-6 tháng/lần) ▪ Lựa chọn 2: tập huấn cơ bản (tối thiểu 1 lần/năm) |
X | X
X
X | X
X
X |
| Kiểm tra và giám sát | |||
| 11. Tiểu ban giám sát SDKS thường xuyên đánh giá/kiểm tra việc sử dụng kháng sinh. Tùy nguồn lực của BV, công tác đánh giá/kiểm tra có thể thực hiện tại một số Khoa lâm sàng ưu tiên hoặc trên một số tình trạng lâm sàng đặc biệt, theo tần suất được quy định cụ thể trong kế hoạch hoạt động năm về QLSDKS. | X | X | X |
| 12. Tiểu ban giám sát SDKS phối hợp với khoa Vi sinh, khoa Kiểm soát nhiễm khuẩn để theo dõi mức độ nhạy cảm kháng sinh, tỉ lệ đề kháng của một số tác nhân vi sinh vật gây bệnh chính và có biện pháp can thiệp kịp thời nếu cần. | X |
|
|
| Phản hồi và báo cáo | |||
| 13. Thông qua nhiều kênh thông tin, cần đảm bảo các phản hồi của tiểu ban giám sát SDKS phải đến được bác sĩ lâm sàng, dược sĩ làm công tác Dược lâm sàng và các bên liên quan (tham khảo mục D.VI.2) | X | X | X |
| 14. Đại diện nhóm QLSDKS thực hiện báo cáo thường quy về việc triển khai áp dụng chương trình QLSDKS với lãnh đạo BV. Báo cáo này đồng thời được phổ biến đến các nhân viên y tế trong đơn vị (tham khảo mục D.VI.2) ▪ Lựa chọn 1: tần suất 3-6 tháng/lần ▪ Lựa chọn 2: tần suất tối thiểu 1 lần/năm | X | X | X |
DANH MỤC KHÁNG SINH ƯU TIÊN QUẢN LÝ TẠI BỆNH VIỆN
(Ban hành kèm theo Quyết định số ngày tháng năm )
| STT | Chống nhiễm khuẩn/kháng nấm/kháng virus | Đường dùng/ dạng dùng* | Hạng bệnh viện | Ghi chú | ||
| (1) | (2) | (3) | Hạng đặc biệt (4) | Hạng 1 (5) | Hạng 2 và các cơ sở y tế thấp hơn (6) | (7) |
| 1.1 | Kháng sinh cần ưu tiên quản lý– Nhóm 1 |
|
|
|
| |
| 1 | Ceftolozan-tazobactam | Tiêm | + | + | + | Có lộ trình xây dựng Hướng dẫn sử dụng và ban hành tại đơn vị |
| 2 | Tigecyclin | Truyền tĩnh mạch | + | + | + | Có lộ trình xây dựng Hướng dẫn sử dụng và ban hành tại đơn vị |
| 3 | Colistin | Truyền tĩnh mạch/khí dung/tiêm nội tủy | + | + | + | Có lộ trình xây dựng Hướng dẫn sử dụng và ban hành tại đơn vị |
| 4 | Fosfomycin | Truyền TM | + | + | + | Có lộ trình xây dựng Hướng dẫn sử dụng và ban hành tại đơn vị |
| 5 | Linezolid | Truyền TM/uống | + | + | + | Có lộ trình xây dựng Hướng dẫn sử dụng và ban hành tại đơn vị |
| 6 | Amphotericin B phức hợp lipid | Truyền TM | + | + | + | Có lộ trình xây dựng Hướng dẫn sử dụng và ban hành tại đơn vị |
| 7 | Caspofungin | Truyền TM | + | + | + | Có lộ trình xây dựng Hướng dẫn sử dụng và ban hành tại đơn vị |
| 8 | Micafungin | Truyền TM | + | + | + | Có lộ trình xây dựng Hướng dẫn sử dụng và ban hành tại đơn vị |
| 9 | Voriconazol | Truyền TM/ Uống | + | + | + | Có lộ trình xây dựng Hướng dẫn sử dụng và ban hành tại đơn vị |
| 10 | Các thuốc chống nhiễm khuẩn/kháng nấm mới** (ceftazidim-avibactam, ceftobiprol, cefiderocol, dalbavancin, dalfopristin- quinupristin, eravacyclin, omadacyclin, oritavancin, plazomicin, tedizolid, telavancin, anidulafundin, isavuconazol, amphotericin B dạng liposom) | Truyền TM/uống | + | + | + | Có lộ trình xây dựng Hướng dẫn sử dụng và ban hành tại đơn vị |
| 11 | Kháng sinh carbapenem (meropenem, imipenem, doripenem)*** | Truyền TM | + | + | + | Khuyến khích xây dựng Hướng dẫn sử dụng tại đơn vị |
| 12 | Ertapenem | Truyền TM | - | - | + | Khuyến khích xây dựng Hướng dẫn sử dụng tại đơn vị |
| 13 | Vancomycin | Truyền TM | - | + | + | Khuyến khích xây dựng Hướng dẫn sử dụng tại đơn vị |
| 14 | Teicoplanin | Tiêm TM, Truyền TM, Tiêm bắp | - | + | + | Khuyến khích xây dựng Hướng dẫn sử dụng tại đơn vị |
| 15 | Amphotericin B deoxycholat | Truyền TM | - | + | + | Khuyến khích xây dựng Hướng dẫn sử dụng tại đơn vị |
| 16 | Aciclovir | Truyền TM | - | + | + | Khuyến khích xây dựng Hướng dẫn sử dụng tại đơn vị |
| 17 | Valganciclovir | Uống | + | + | + | Khuyến khích xây dựng Hướng dẫn sử dụng tại đơn vị |
| 18 | Posaconazol | Uống | + | + | + | Khuyến khích xây dựng Hướng dẫn sử dụng tại đơn vị |
| 1.2 | Kháng sinh cần theo dõi, giám sát sử dụng – Nhóm 2 |
|
|
|
| |
| 1 | Kháng sinh nhóm aminoglycosid (amikacin, gentamicin, tobramycin, neltimicin) | Tiêm bắp, Tiêm TM Truyền TM | + | + | + |
|
| 2 | Kháng sinh nhóm fluoroquinolon (ciprofloxacin, levofloxacin, lomefloxacin, moxifloxacin, norfloxacin, ofloxacin, pefloxacin, sparfloxacin) | Truyền TM/uống | + | + | + |
|
Ghi chú:
* Đường dùng/dạng dùng của thuốc dựa theo Dược thư Quốc gia Việt Nam 2015 hoặc tờ thông tin sản phẩm được phê duyệt bởi Cơ quan quản lý Dược phẩm Châu Âu (EMA) hoặc Cơ quan quản lý Thực phẩm và Dược phẩm Hoa kỳ (FDA) (với các thuốc mới).
** Các thuốc chống nhiễm khuẩn/kháng nấm mới được cấp số đăng ký lưu hành bởi FDA hoặc EMA. Danh sách có thể được cập nhật sau khi các thuốc mới được phê duyệt tại Việt nam.
*** Các khoa truyền nhiễm, cấp cứu, hồi sức tích cực, gây mê hồi sức của bệnh viện tuyến trung ương (tuyến 1) theo quy định tại Điều 3, Thông tư 43/2013/TT-BYT ngày 11/12/2013 không cần phê duyệt trước khi sử dụng.
“+” : Cần phải thực hiện
“-”: Không bắt buộc thực hiện
QUY TRÌNH KÊ ĐƠN, DUYỆT, CẤP PHÁT KHÁNG SINH ƯU TIÊN QUẢN LÝ
(Ban hành kèm theo Quyết định số ngày tháng năm )
Quy trình kê đơn, duyệt, cấp phát kháng sinh ưu tiên quản lý thuộc Phụ lục 1 tham khảo quy trình sau:
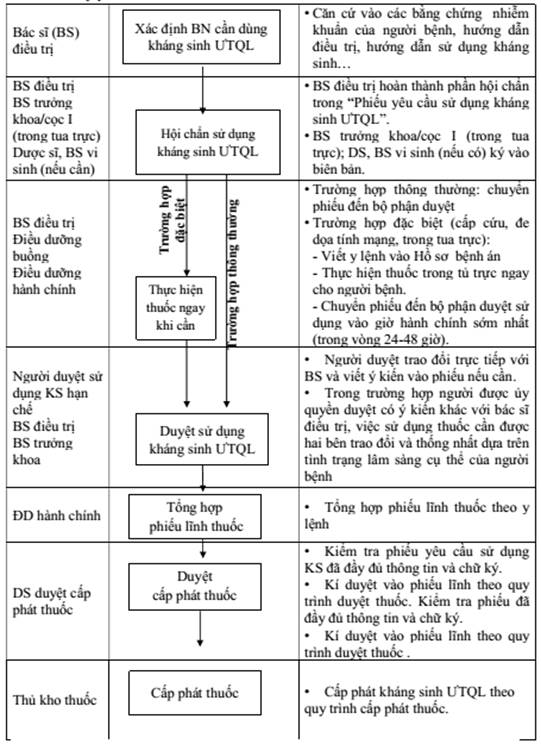
MẪU PHIẾU YÊU CẦU SỬ DỤNG KHÁNG SINH CẦN ƯU TIÊN QUẢN LÝ

QLSDKS: Quản lý sử dụng kháng sinh; ƯTQL: Ưu tiên quản lý
TIÊU CHÍ XÁC ĐỊNH NGƯỜI BỆNH VÀ SƠ ĐỒ CHUYỂN ĐỔI KHÁNG SINH TỪ ĐƯỜNG TIÊM SANG ĐƯỜNG UỐNG
(Ban hành kèm theo Quyết định số ngày tháng năm )
A. Tiêu chí khuyến khích chuyển đổi kháng sinh từ đường tiêm sang đường uống theo đánh giá lâm sàng
Người bệnh người lớn nội trú đáp ứng các tiêu chí sau:
| A. Dấu hiệu sinh tổn ổn định và đang tiến triển tốt Huyết áp tâm thu ở mức ổn định (>90mmHg) và đang không dùng vận mạch hoặc liệu pháp bù dịch B. Các triệu chứng của nhiễm trùng cải thiện tốt hoặc không còn Không sốt, nhiệt độ < 38,3oC và không cần dùng thuốc hạ nhiệt trong ít nhất 24 giờ Không có hiện tượng hạ thân nhiệt, nhiệt độ > 36oC trong ít nhất 24 giờ C. Đường tiêu hóa không bị tổn thương và ổn định về mặt chức năng Không có các tình trạng ảnh hưởng đến hấp thu thuốc qua đường uống: hội chứng kém hấp thu, hội chứng ruột ngắn, liệt ruột nặng, tắc ruột, hút dịch dạ dày liên tục qua ống thông mũi. D. Đường miệng không bị tổn thương (người bệnh sử dụng được thuốc uống) Không nôn Bệnh nhân hợp tác E. Không có các chống chỉ định của kháng sinh đường uống liên quan đến loại nhiễm khuẩn Không đạt nồng độ kháng sinh thích hợp tại vị trí nhiễm trùng bằng đường uống Không có các tình trạng nhiễm trùng sau:
F. Kháng sinh đường uống có sinh khả dụng tốt, có phổ tác dụng trùng hoặc tương tự thuốc tĩnh mạch và sẵn có tại bệnh viện. |
B. Sơ đồ diễn tiến chuyển đổi kháng sinh đường tiêm sang kháng sinh đường uống theo đánh giá lâm sàng
B.1. Người bệnh người lớn:

B.2.Người bệnh nhi
Bệnh nhi sử dụng kháng sinh đường tĩnh mạch

DANH MỤC KHÁNG SINH CHUYỂN TỪ ĐƯỜNG TIÊM/TRUYỀN SANG ĐƯỜNG UỐNG (IV/PO)
(Ban hành kèm theo Quyết định số ngày tháng năm )
Bốn nhóm kháng sinh áp dụng chuyển từ đường tiêm/truyền sang đường uống
| Nhóm | Định nghĩa | Kháng sinh |
| Nhóm 1 | Kháng sinh có sinh khả dụng đường uống cao (>90%), hấp thu tốt và dung nạp tốt ở liều tương tự liều đường tiêm | Levofloxacin Linezolid Cotrimoxazol Moxifloxacin Fluconazol Metronidazol |
| Nhóm 2 | Kháng sinh có sinh khả dụng đường uống thấp hơn (70-80%) nhưng có thể bù trừ bằng tăng liều của kháng sinh uống | Ciprofloxacin Voriconazol |
| Nhóm 3 | Kháng sinh có sinh khả dụng đường uống cao (>90%) nhưng có liều tối đa đường uống thấp hơn so với liều đường tiêm (do dung nạp tiêu hóa kém) | Clindamycin Cephalexin Amoxicillin |
| Nhóm 4 | Kháng sinh có sinh khả dụng đường uống thấp hơn và liều tối đa thấp hơn đường tiêm | Cefuroxim |
| Ghi chú: | Nhóm 1-2 có thể sử dụng ban đầu qua đường uống cho các nhiễm khuẩn không đe dọa tính mạng, bệnh nhân có huyết động ổn định và không có vấn đề về hấp thu, có thể sử dụng trong chuyển tiếp IV/PO nếu đáp ứng điều kiện lâm sàng. Nhóm 3-4 có thể sử dụng trong chuyển tiếp IV/PO theo nguyên tắc: sau khi nhiễm khuẩn cơ bản đã được giải quyết bằng kháng sinh đường tiêm ban đầu, kết hợp tác dụng của kháng sinh với tình trạng miễn dịch của người bệnh. | |
Áp dụng 3 hình thức chuyển đổi kháng sinh từ đường tiêm/truyền sang đường uống trong điều trị như sau:
1. Điều trị tiếp nối (sequential therapy): chuyển từ kháng sinh đường tiêm sang kháng sinh đường uống cùng hoạt chất.
2. Điều trị chuyển đổi kháng sinh tiêm uống (Switch therapy): chuyển đổi từ kháng sinh đường tiêm sang kháng sinh đường uống cùng nhóm, nhưng kháng sinh đường uống có thể là hoạt chất khác, có cùng hoạt lực và phổ tác dụng.
3. Điều trị xuống thang (Scale down therapy): Chuyển đổi từ kháng sinh đường tiêm sang kháng sinh đường uống khác có thể cùng loại, cùng nhóm hoặc khác nhóm với kháng sinh đường tiêm. Tuy nhiên, tần suất, liều dùng và phổ tác dụng có thể không hoàn toàn tương tự như kháng sinh đường tiêm.
Bảng: Một số kháng sinh gợi ý chuyển đổi ở người lớn
| Kháng sinh tĩnh mạch | Kháng sinh đường uống |
| Levofloxacin 500 mỗi 12 giờ hoặc 750mg mỗi 24 giờ | Levofloxacin 500 mỗi 12 giờ hoặc 750mg mỗi 24 giờ |
| Moxifloxacin 400mg mỗi 24 giờ | Moxifloxacin 400mg mỗi 24 giờ |
| Linezolid 600mg mỗi 12 giờ | Linezolid 600mg mỗi 12 giờ |
| Fluconazol200-400mg mỗi 24 giờ | Fluconazol200-400mg mỗi 24 giờ |
| Metronidazol 500mg mỗi 12 giờ | Metronidazol 500mg mỗi 12 giờ |
| Doxycylin 100-200mg mỗi 12 giờ | Doxycyclin 100-200mg mỗi 12 giờ |
| Minocyclin 200mg mỗi 12 giờ | Minocyclin 200mg mỗi 12 giờ |
| Clarithromycin 500mg mỗi 12 giờ | Clarithromycin 500mg mỗi 12 giờ |
| Azithromycin 500mg mỗi 24 giờ | Azithromycin 500mg mỗi 24 giờ |
| Ciprofloxacin 400mg mỗi 12 giờ | Ciprofloxacin 500mg mỗi 12 giờ |
| Voriconazol 200mg mỗi 12 giờ | Voriconazol 200mg mỗi 12 giờ |
| Ampicillin/sulbactam (liều theo ampicillin) 1-2g mỗi 6 giờ | Amoxicillin/acid clavulanic (liều theo amoxicillin) 500-1000mg mỗi 8 giờ |
| Cefazolin 1-2g mỗi 8 giờ | Cephalexin 500mng mỗi 6 giờ |
| Cefotaxim 1g mỗi 12 giờ | Ciprofloxacin 500-750mg mỗi 12 giờ |
| Ceftriaxon 1-2g mỗi 24 giờ | Ciprofloxacin 500-750mg mỗi 12 giờ |
| Cefuroxim 750mg-1,5g mỗi 8 giờ | Cefuroxim axetil 500mg-1g mỗi 12 giờ |
| Cloxacillin 1g mỗi 6 giờ | Cloxacillin 500mg mỗi 6 giờ |
| Clindamycin 600mg mỗi 8 giờ | Clindamycin 300-450mg mỗi 6 giờ |
| Vancomycin (liều theo khuyến cáo) | Linezolid 600mg mỗi 12 giờ |
| Ceftazidim hoặc cefepim | Ciprofloxacin (750mg mỗi 12 giờ) |
| Gentamicin 5mg/kg mỗi 24 giờ | Ciprofloxacin 500mg mỗi 12 giờ |
| Tobramycin 5mg/kg mỗi 24 giờ | Ciprofloxacin 500mg mỗi 12 giờ |
ĐÁNH GIÁ HIỆU QUẢ HOẠT ĐỘNG QUẢN LÝ SỬ DỤNG KHÁNG SINH
(Ban hành kèm theo Quyết định số ngày tháng năm )
| A. HOẠT ĐỘNG HỖ TRỢ CỦA BAN LÃNH ĐẠO BỆNH VIỆN | Thiết lập ở bệnh viện nơi anh/chị công tác | |
| 1. Giám đốc bệnh viện nơi anh/chị công tác có ban hành văn bản chính thức nhằm hỗ trợ/thúc đẩy các hoạt động (chương trình quản lý sử dụng kháng sinh) để cải thiện tình hình sử dụng kháng sinh hay không? | □ Có | □ Không |
| 2. Bệnh viện của anh/chị có nhận được bất kỳ khoản hỗ trợ tài chính từ ngân sách nào cho các hoạt động quản lý sử dụng kháng sinh không? (ví dụ như hỗ trợ tiền lương, đào tạo nhân sự, công nghệ thông tin...) | □ Có | □ Không |
| B. TRÁCH NHIỆM |
|
|
| Bệnh viện của anh/chị có phân công bác sỹ nào chịu trách nhiệm về kết quả đầu ra của chương trình quản lý sử dụng kháng sinh hay không? | □ Có | □ Không |
| C. CHUYÊN MÔN VỀ DƯỢC |
|
|
| Bệnh viện của anh/chị có phân công dược sỹ nào chịu trách nhiệm trong hoạt động cải thiện sử dụng kháng sinh không? | □ Có | □ Không |
| HỖ TRỢ CHÍNH CHO CHƯƠNG TRÌNH QUẢN LÝ SỬ DỤNG KHÁNG SINH Những nhân viên nào dưới đây làm việc cùng với các nhà lãnh đạo để cải thiện sử dụng kháng sinh? | ||
| 1. Bác sỹ | □ Có | □ Không |
| 2. Dược sĩ lâm sàng | □ Có | □ Không |
| 3. Chuyên gia vi sinh | □ Có | □ Không |
| 4. Chuyên gia dịch tễ học | □ Có | □ Không |
| 5. Chuyên gia về quản lý chất lượng | □ Có | □ Không |
| 6. Chuyên gia về kiểm soát nhiễm khuẩn | □ Có | □ Không |
| 7. Kỹ sư công nghệ thông tin | □ Có | □ Không |
| 8. Điều dưỡng | □ Có | □ Không |
| D. CÁC HOẠT ĐỘNG HỖ TRỢ SỬ DỤNG KHÁNG SINH MỘT CÁCH TỐI ƯU NHẤT | ||
| CHÍNH SÁCH | ||
| 1. Bệnh viện có xây dựng hướng dẫn sử dụng kháng sinh không? 2. Nếu có, hướng dẫn của bệnh viện có dựa trên hướng dẫn sử dụng kháng sinh của Bộ Y tế và tính nhạy cảm của vi sinh vật tại địa phương để hỗ trợ lựa chọn kháng sinh phù hợp trong những bệnh thường gặp không? | □ Có □ Có | □ Không □ Không |
| NHỮNG CAN THIỆP CỤ THỂ CẢI THIỆN SỬ DỤNG KHÁNG SINH Bệnh viện đã thực hiện những hoạt động nào sau đây để cải thiện kê đơn kháng sinh? | ||
| CAN THIỆP RỘNG | ||
| 1. Tại bệnh viện của anh/chị, có xây dựng danh mục các kháng sinh cần ưu tiên quản lý không? | □ Có | □ Không |
| 2. Bác sỹ hay dược sỹ có xem xét lại liệu trình điều trị cho các kháng sinh cụ thể hay không? (ví dụ: theo dõi tiến triển của người bệnh cùng xem xét các đáp ứng điều trị) | □ Có | □ Không |
| SỰ THAY ĐỔI TRONG LIỆU TRÌNH TRỊ Bệnh viện anh/chị có thực hiện những hoạt động sau không? | ||
| 1. Trong những trường hợp cho phép, kháng sinh có thể được thay đổi từ đường tiêm sang đường uống hay không? | □ Có | □ Không |
| 2. Liều kháng sinh có được hiệu chỉnh trong những trường hợp suy giảm chức năng của 1 số cơ quan (như gan, thận...) hay không? | □ Có | □ Không |
| 3. Tối ưu hóa liều (căn cứ Dược động học/Dược lực học) để tối ưu hóa trị nhiễm khuẩn có được thực hiện hay không? | □ Có | □ Không |
| 4. Có hệ thống cảnh báo tự động trong trường hợp phác đồ điều trị bị trùng lặp không cần thiết hay không? (như trùng lặp hoạt chất khi kê đơn...) | □ Có | □ Không |
| CHẨN ĐOÁN VÀ NHỮNG CAN THIỆP CỤ THỂ TỚI TÌNH TRẠNG NHIỄM KHUẨN Bệnh viện của anh/chị có những can thiệp cụ thể để bảo đảm sử dụng kháng sinh tối ưu trong điều trị các bệnh nhiễm khuẩn phổ biến sau hay không? | ||
| 1. Viêm phổi mắc phải tại cộng đồng | □ Có | □ Không |
| 2. Nhiễm khuẩn tiết niệu | □ Có | □ Không |
| 3. Nhiễm khuẩn da và mô mềm | □ Có | □ Không |
| 4. Kháng sinh dự phòng phẫu thuật | □ Có | □ Không |
| 5. Nhiễm khuẩn xâm lấn (ví dụ vào máu) | □ Có | □ Không |
| E. THEO DÕI: GIÁM SÁT KÊ ĐƠN, SỬ DỤNG KHÁNG SINH VÀ TÍNH KHÁNG KHÁNG SINH | ||
| QUY TRÌNH | ||
| 1. Chương trình quản lý sử dụng kháng sinh có theo dõi việc tuân thủ tài liệu Hướng dẫn sử dụng kháng sinh về chỉ định, liều dùng, đường dùng, thời gian dùng kháng sinh không? | □ Có | □ Không |
| 2. Chương trình quản lý sử dụng kháng sinh có theo dõi việc tuân thủ khuyến cáo điều trị cụ thể tại đơn vị hay không (tính nhạy cảm của vi sinh vật tại đơn vị...) | □ Có | □ Không |
| SỬ DỤNG KHÁNG SINH VÀ ĐÁNH GIÁ KẾT QUẢ ĐẦU RA | ||
| 1. Bệnh viện của anh/chị có theo dõi tỉ lệ nhiễm khuẩn C.difficile hay không? | □ Có | □ Không |
| 2. Bệnh viện của anh/chị có báo cáo tình hình kháng thuốc của các vi sinh vật gây bệnh phân lập tại bệnh viện hay không? (có theo dõi một trong các chỉ số sau: số chủng và đề kháng của vi sinh vật sinh ESBL, MRSA, VRSA, VRE, chủng vi sinh vật kháng carbapenem, kháng colistin, C.difficile kháng thuốc. | □ Có | □ Không |
| BỆNH VIỆN CÓ THEO DÕI TÌNH HÌNH SỬ DỤNG KHÁNG SINH QUA CÁC DỮ LIỆU SAU ĐÂY KHÔNG? | ||
| 1. Số gam kháng sinh được sử dụng (Liều xác định hàng ngày, DDD)? | □ Có | □ Không |
| 2. Chi phí mua kháng sinh? | □ Có | □ Không |
| F. BÁO CÁO THÔNG TIN VỀ CẢI THIỆN SỬ DỤNG KHÁNG SINH VÀ TÍNH KHÁNG | ||
| 1. Chương trình quản lý sử dụng kháng sinh có chia sẻ báo cáo cụ thể về sử dụng kháng sinh tại bệnh viện cho bác sỹ kê đơn hay không? | □ Có | □ Không |
| 2. Bệnh viện có cung cấp báo cáo tình hình kháng thuốc của vi sinh vật phân lập tại bệnh viện cho bác sỹ kê đơn hay không? | □ Có | □ Không |
| 3. Bác sỹ kê đơn có từng nhận được những phản hồi hay góp ý về cách thức cải thiện việc kê đơn kháng sinh của mình không? | □ Có | □ Không |
| G. ĐÀO TẠO | ||
| Chương trình quản lý sử dụng kháng sinh có tổ chức các lớp, xây dựng chương trình, thông tin đào tạo cho các bác sỹ và những cán bộ y tế có liên quan nhằm cải thiện việc kê đơn kháng sinh không? | □ Có | □ Không |
TÀI LIỆU THAM KHẢO
1. Australian Commission on Safety and Quality in Health Care (2018), Antimicrobial Stewardship in Australian Health Care, pp. 86
2. Antimicrobial stewardship programmes in health-care facilities in low-and- middle-income countries ", A WHO practical toolkit 2019, pp.
3. Antimicrobial treatment: Early intravenous to oral switch - Paediatric Guideline",2019, Children's Health Queensland Hospital and Health service, version 3.1, pp.
4. Akhlouf H. "Development of operationalized intravenous to oral antibiotic switch criteria", Journal of Antimicrobial Chemotherapy Advance Access published December 20, 2016, pp. 3.
5. British society for Antimicrobial Chemotherapy (2018), Antimicrobial stewardship from principles to practice, pp. 211.
6. Jissa Maria Cyriac and Emmanuel James Switch over from intravenous to oral therapy: A concise overview, pp. J Pharmacol Pharmacother. 2014 Apr-Jun; 5(2): 83–87.
7. Ministry of Health Malaysia (2019), National Antimicrobial Guideline, pp. Appendix 6: Antimicrobial Stewardship (AMS)
8. (2019), "The Core Elements of Hospital Antibiotic Stewardship Programs", CDC, pp.
9. South Australian expert Advisory Group on Antimicrobial resistance (2017), "IV to Oral switch clinical guideline for adult pateints: can antibiotic STOP", pp.
10.Team NHS Fife Antimicrobial Management (2016), "Antimicrobial Prescribing IV to Oral Switch Therapy (IVOST) Guideline", pp.
11.WHO (2019), "The 2019 WHO AWaRe classification of antibiotics for evaluation and monitoring of use", pp.
- 1 Quyết định 2520/QĐ-BYT năm 2019 về tài liệu Hướng dẫn quy trình kỹ thuật chuyên ngành Phục hồi chức năng (đợt 3) do Bộ trưởng Bộ Y tế ban hành
- 2 Quyết định 2402/QĐ-BYT năm 2019 phê duyệt tài liệu “Hướng dẫn dự phòng và kiểm soát ung thư cổ tử cung” do Bộ trưởng Bộ Y tế ban hành
- 3 Nghị định 75/2017/NĐ-CP quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của Bộ Y tế
- 4 Quyết định 708/QĐ-BYT năm 2015 về tài liệu chuyên môn "Hướng dẫn sử dụng kháng sinh" do Bộ trưởng Bộ Y tế ban hành
- 5 Thông tư 43/2013/TT-BYT Quy định chi tiết phân tuyến chuyên môn kỹ thuật đối với hệ thống cơ sở khám, chữa bệnh do Bộ Y tế ban hành
- 6 Luật khám bệnh, chữa bệnh năm 2009
- 1 Quyết định 708/QĐ-BYT năm 2015 về tài liệu chuyên môn "Hướng dẫn sử dụng kháng sinh" do Bộ trưởng Bộ Y tế ban hành
- 2 Quyết định 772/QĐ-BYT năm 2016 tài liệu “Hướng dẫn thực hiện quản lý sử dụng kháng sinh trong bệnh viện” do Bộ trưởng Bộ Y tế ban hành
- 3 Quyết định 2402/QĐ-BYT năm 2019 phê duyệt tài liệu “Hướng dẫn dự phòng và kiểm soát ung thư cổ tử cung” do Bộ trưởng Bộ Y tế ban hành
- 4 Quyết định 2520/QĐ-BYT năm 2019 về tài liệu Hướng dẫn quy trình kỹ thuật chuyên ngành Phục hồi chức năng (đợt 3) do Bộ trưởng Bộ Y tế ban hành

